
Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
Hematocele testis
Pakar perubatan artikel itu
Ulasan terakhir: 04.07.2025
Hematocele adalah istilah perubatan yang bermaksud pengumpulan patologi darah dalam rongga badan. Selalunya, patologi ini berlaku di kawasan alat kelamin lelaki - khususnya, dalam skrotum dan membran faraj testis. Oleh itu, apabila menyebut patologi ini, kebanyakan pakar bermaksud hematocele testis.
Tunik faraj adalah sejenis penghalang pelindung yang mengelilingi testis (setiap testis secara berasingan). Tunik ini tidak boleh dikelirukan dengan skrotum, yang merupakan bursa kulit-otot.
Hematocele biasanya disebabkan oleh pendarahan dari saluran darah yang rosak. Ini berlaku dengan kecederaan traumatik, manipulasi pembedahan. Dalam sesetengah pesakit, penampilan patologi dikaitkan dengan perkembangan kanser testis, apabila tumor tumbuh dan mengganggu integriti bekalan darah skrotum. [ 1 ]
Pilihan rawatan terdiri daripada terapi konservatif kepada pembedahan.[ 2 ]
Epidemiologi
Hematocele akibat trauma dan kerosakan lain pada organ skrotum menyumbang kurang daripada 1% daripada semua kes serupa yang melibatkan organ lain. Kelaziman rendah patologi ini disebabkan oleh penyetempatan anatomi skrotum, kekuatan kapal dan membran protein, serta fungsi perlindungan otot cremasteric, yang cepat bertindak balas apabila terdapat risiko kecederaan.
Dan, walaupun ini, hematocele yang luas menimbulkan ancaman yang agak besar kepada kesihatan, kerana proses patologi yang memburukkan boleh menyebabkan kehilangan testis, yang akan menjejaskan kesuburan secara negatif, boleh mencetuskan perkembangan hipogonadisme dan akan menjejaskan rancangan psikososial secara negatif. Di samping itu, pengeluaran antibodi antisperm boleh menyebabkan pembentukan ketidaksuburan imunogenik, menjejaskan kualiti cecair mani.
Selalunya, hematocele dikesan pada pesakit berumur 16-40 tahun. Menurut maklumat statistik, kecederaan traumatik pada skrotum adalah yang paling biasa di kalangan semua kecederaan pada saluran urogenital pada lelaki. [ 3 ]
Hematocele selalunya unilateral (dalam hampir 99% kes), dan testis kanan terjejas lebih kerap daripada kiri: pakar mengaitkannya dengan keanehan lokasi testis kanan berbanding pubis dan permukaan femoral dalaman.
Menurut hasil penyelidikan, kecederaan sukan dan industri adalah punca utama hematocele (kira-kira 74% daripada kes), di mana kemalangan jalan raya menyumbang kira-kira 13% daripada kes. Gigitan haiwan adalah punca yang paling jarang berlaku.
Rawatan ubat digunakan pada peringkat pertama atau kedua patologi. Petunjuk untuk campur tangan pembedahan mungkin hematocele, saiznya melebihi jumlah testis utuh lebih daripada tiga kali ganda, serta bentuk hematocele yang tegang, menimbulkan sindrom kesakitan yang teruk.
Punca hematoceles
Penyebab paling biasa hematocele dianggap sebagai trauma tertutup atau tumpul pada alat kelamin - khususnya, kawasan skrotum. Trauma mungkin disebabkan oleh pukulan langsung, lebam akibat pendaratan yang tidak berjaya, kerosakan domestik atau industri, kemalangan, dsb.
Kurang kerap, patologi diprovokasi oleh pelbagai manipulasi dan prosedur perubatan:
- tusukan vena atau arteri yang tidak berjaya;
- kerosakan pada dinding vaskular semasa rawatan hydrocele - dropsy testis, yang membawa kepada penampilan unsur darah dalam cecair eksudatif;
- komplikasi semasa biopsi testis (contohnya, dengan orkitis kronik, dll.).
Dalam kes-kes yang sangat jarang (hampir terpencil), hematocele adalah hasil daripada patologi sistemik seperti diatesis hemoragik - kita bercakap tentang penyakit darah tertentu dengan kecenderungan untuk pendarahan yang berlebihan. Dalam sesetengah pesakit, tidak mungkin untuk menentukan punca hematocele sama sekali. [ 4 ]
Faktor-faktor risiko
Kesihatan kita dipengaruhi oleh banyak faktor, dan mereka yang membawa kepada perkembangan penyakit dan kecederaan dipanggil faktor risiko: mereka sering wujud bersama dan berinteraksi antara satu sama lain, membawa kepada satu masalah atau yang lain. Sebagai contoh, bermain sukan tertentu meningkatkan risiko mengembangkan hematocele. Sukan ini termasuk:
- berbasikal, sukan permotoran;
- menunggang kuda;
- hoki, bola sepak;
- gusti, kickboxing dan seni mempertahankan diri yang lain;
- ragbi;
- golf;
- gimnastik artistik.
Ini adalah sukan yang paling kerap dikaitkan dengan trauma tumpul pada alat kelamin. Untuk mengelakkan kecederaan, adalah penting untuk diingat untuk menggunakan peralatan pelindung khas.
Faktor lain mungkin termasuk:
- pembedahan, manipulasi urologi di kawasan skrotum;
- gigitan haiwan (terdapat juga risiko jangkitan);
- kecederaan domestik dan industri.
Patogenesis
Hematocele terbentuk:
- akibat kecederaan traumatik pada skrotum;
- akibat tusukan saluran darah semasa tusukan tunika vaginalis testis (contohnya, semasa prosedur untuk mengeluarkan kandungan cecair pada pesakit dengan hidrokel);
- apabila mengumpul bahan untuk biopsi testis pada pesakit dengan keradangan hemoragik kronik membran faraj, yang disertai dengan pendarahan ke dalam ruang intermembranous dan pembentukan tisu granulasi dengan rangkaian kapilari padat di bahagian dalam membran.
Perkembangan hematocele adalah berdasarkan kerosakan pada integriti saluran darah tanpa permukaan luka terbuka. Terhadap latar belakang peningkatan tekanan, darah mengalir keluar dan terkumpul di antara membran, di dalam rongga. Darah yang bocor sebahagiannya meresap melalui tisu sekeliling, menyebabkan perubahan ciri dalam warna kulit skrotum. Di bawah pengaruh pecahan sel darah merah, julat warna mungkin berubah.
Dari masa ke masa, hematoceles kecil mungkin membubarkan atau menjalani satu siri perubahan patologi berturut-turut. Semasa pembukaan hematocele "segar", tiada perubahan dalam warna atau struktur darah diperhatikan (jarang sekali, darah menjadi lebih tebal di bawah pengaruh platelet). [ 5 ]
Apabila hematocele lama dibuka, perubahan dalam warna dan ketebalan darah diperhatikan, yang menjadi burgundy gelap atau hitam. Sekiranya jangkitan berlaku, suppuration bermula, dan rongga antara membran dipenuhi dengan eksudat purulen.
Dengan perkembangan proses atropik, degenerasi tisu berlaku, dengan kemerosotan peredaran darah dan penurunan saiz testis yang terjejas.
Gejala hematoceles
Gambar klinikal hematocele secara amnya bergantung pada tempoh penyakit. Pada peringkat awal, darah beku boleh didapati di dalam tisu, dan pada peringkat kemudian, gumpalan darah lama, "lama" dikesan. Dari masa ke masa, bekuan darah sedemikian mengalami penstrukturan: bersama-sama dengan peningkatan jumlah tisu penghubung, ini melibatkan kemerosotan bekalan darah ke testis. Jika bantuan perubatan tidak diberikan, proses itu membawa kepada atrofi.
Hematocele mungkin disertai oleh sejumlah besar gejala, yang mungkin muncul secara berasingan atau dalam kombinasi antara satu sama lain.
Gejala yang paling biasa ialah:
- Kemunculan kesakitan di kawasan perkembangan hemetocele. Kesakitan sering berlaku secara beransur-ansur, kerana tekanan pada tisu sekeliling meningkat. Bergantung pada kehadiran proses keradangan, sifat kesakitan boleh berkisar dari tikaman tajam hingga sakit ringan. Kesakitan boleh merebak ke kawasan pangkal paha, kaki di bahagian yang terjejas, dan ke organ pelvis.
- Perubahan warna kulit. Kulit di kawasan skrotum di bahagian yang terjejas berubah warna, dari kemerahan kepada ungu. Selalunya, keamatan warna mencerminkan peringkat proses patologi: oleh itu, pada peringkat awal, kemerahan yang hampir tidak ketara dapat diperhatikan, yang secara beransur-ansur meningkat dan berubah. Jika peredaran darah terganggu, warna kebiruan muncul.
- Peningkatan saiz skrotum, dikaitkan dengan pembengkakan, pengumpulan darah di antara tisu. Saiznya sering meningkat sedikit, dan pembengkakan yang ketara menunjukkan peredaran darah terjejas.
- Disfungsi erektil yang disebabkan oleh kesakitan dan gejala patologi lain.
- Kesuburan terjejas yang dikaitkan dengan perubahan dalam sifat cecair mani disebabkan oleh tumpuan hemetocele yang lama dan proses patologi kronik yang ditubuhkan.
- Gatal-gatal yang berlaku pada latar belakang bengkak dan/atau proses berjangkit.
Gejala sistemik mungkin termasuk:
- peningkatan suhu badan (jika proses berjangkit dan keradangan berlaku);
- kemerosotan kesejahteraan umum, penurunan prestasi dan toleransi terhadap aktiviti fizikal (dengan perkembangan mabuk).
Apabila komplikasi berkembang, tanda-tanda patologi tambahan boleh dikesan:
- demam, peningkatan suhu;
- tanda-tanda mabuk, anemia;
- perubahan dalam ketumpatan testis, penurunan atau peningkatan saiz;
- sikap tidak peduli, kelemahan umum, kerengsaan, gangguan tidur;
- penurunan keinginan seksual yang disebabkan kedua-duanya secara langsung oleh patologi dan oleh penurunan latar belakang dalam pengeluaran testosteron;
- kesuburan terjejas, ketidaksuburan.
Tanda-tanda awal biasa hematocele mungkin termasuk:
- bengkak kawasan skrotum;
- prolaps skrotum;
- perubahan warna kulit di kawasan skrotum kepada kemerahan dan ungu;
- sindrom kesakitan di kawasan testis.
Bacaan suhu biasanya kekal dalam had biasa (melainkan jika terdapat proses berjangkit). Jika bantuan perubatan tidak diberikan, komplikasi seperti orchitis, epididymitis, dan lain-lain sering berkembang.
Mana-mana gejala di atas dianggap sebagai sebab yang lebih menarik untuk lawatan segera ke pakar - ahli urologi. Adalah penting untuk berunding dengan doktor tepat pada masanya bukan sahaja jika hematocele berkembang selepas kecederaan dan manipulasi pembedahan, tetapi juga tanpa sebab yang jelas. Hematocele yang tidak diketahui asalnya mungkin disebabkan oleh proses neoplastik yang semakin meningkat. Khususnya, tumor testis mungkin "penyebabnya". [ 6 ]
Tahap
Skala dan sifat perubahan patologi berbeza-beza, bergantung pada istilah kewujudan hematocele.
Pada peringkat awal, darah beku dikesan, selepas beberapa waktu - darah "lama" kecoklatan dan bahan konsisten lembek. Malah kemudian, pembentukan bekuan darah dengan percambahan tisu penghubung yang ketara diperhatikan, dan pada sesetengah pesakit - dengan penampilan plak yang bersifat berkapur, rawan atau tulang.
Pada peringkat akhir, akibat tekanan pada tisu sekeliling dan gangguan peredaran darah dalam testis, proses degeneratif atropik mungkin berkembang, yang dicirikan oleh penurunan beransur-ansur dalam saiz testis. Ini, seterusnya, memerlukan pengurangan kekal dalam pengeluaran hormon lelaki testosteron dan cecair mani.
Borang
Klasifikasi hematoceles dijalankan dengan tujuan membahagikannya kepada kumpulan, memilih taktik rawatan, menentukan kesesuaian melakukan pembedahan, dan menilai prognosis patologi.
Doktor yang mengamalkan menunjukkan jenis hematocele berikut:
- Dengan penyetempatan - di dalam paru-paru, dalam tisu skrotum, di kawasan pelvis (pelvis, hematocele parametrik).
- Dengan sifat kapal yang rosak (kapal kecil, hematocele kapal besar).
Di samping itu, hematocele dibezakan oleh kerumitan patologi:
- bentuk ringan (kerosakan tidak ketara yang tidak memerlukan rawatan);
- bentuk sederhana (luka adalah saiz yang ketara, memerlukan terapi konservatif);
- bentuk teruk (lesi besar, dicirikan oleh dimensi yang ketara, berlaku dengan komplikasi yang mungkin, memerlukan campur tangan pembedahan).
Secara umum, kecederaan skrotum dibahagikan kepada tahap keterukan berikut:
- Gred I - hematocele tanpa kerosakan yang kelihatan pada testis dan membrannya.
- Gred II - hematocele dengan pecah membran protein tanpa kerosakan yang kelihatan pada testis.
- Gred III - pecah membran protein dengan kehilangan parenkim kurang daripada separuh daripada jumlah.
- Gred IV - pecah parenchyma dengan kehilangan lebih daripada separuh daripada jumlah.
Komplikasi dan akibatnya
Hematocele posttraumatic boleh membawa kepada perkembangan ketidaksuburan sementara, yang kadang-kadang berlangsung sehingga beberapa bulan. Selepas itu, pengeluaran sperma paling kerap dipulihkan, tetapi perkembangan kejadian yang paling teruk tidak dikecualikan. Pakar mencadangkan bahawa trauma yang teruk bahkan boleh menyebabkan perencatan pengeluaran testosteron dan transformasi aktifnya menjadi estradiol, yang boleh melibatkan bukan sahaja gangguan dalam pengeluaran rembesan mani, tetapi juga kemerosotan dalam potensi.
Satu lagi kemungkinan komplikasi hematocele ialah proses berjangkit yang menjejaskan tisu testis. Reaksi keradangan boleh merebak ke tisu sekeliling: pelengkap, kord spermatik, dll.
Proses keradangan epididimis (epididymitis) disertai dengan pembengkakan dan kesakitan yang ketara di skrotum. Ultrasound menunjukkan peningkatan dalam epididimis, hypoechogenicity (terhadap latar belakang hematocele, echogenicity meningkat). Sekiranya tidak dirawat, epididimitis menjadi rumit oleh orchitis dan abses.
Tindak balas keradangan dalam tisu testis (orchitis) berlaku akibat trauma atau hematocele, jangkitan boleh merebak secara retrograde dari kelenjar prostat atau pundi kencing melalui vas deferens. Keradangan biasanya bermula di epididimis, tetapi tidak lama lagi bergerak terus ke testis, jadi patologi sering didiagnosis sebagai orchiepididymitis. Orkitis terpencil adalah kurang biasa dan berlaku akibat jangkitan hematogen. [ 7 ]
Pada ultrasound, orchitis kelihatan seperti buah zakar yang diperbesarkan dengan kehomogenan struktur dalaman yang dipelihara, atau terdapat corak parenchymatous yang kabur dan tidak jelas terhadap latar belakang konfigurasi normal organ. Dengan proses keradangan yang dinyatakan dengan kuat, disebabkan oleh edema, parenkim mungkin mempunyai ketumpatan gema yang berkurangan secara homogen, atau ketumpatan tidak seragam. Orchitis akut pada ultrasound Doppler menunjukkan peningkatan peredaran darah.
Dengan adanya perubahan atropik, ketumpatan gema testis kekal berkurangan, dan kelemahan aliran darah direkodkan.
Keradangan akut boleh mencetuskan perkembangan abses.
Diagnostik hematoceles
Apabila mendiagnosis hematocele, mereka paling kerap bermaksud pengumpulan patologi darah di antara lapisan viseral dan parietal, dilokalkan berhampiran membran faraj testis. Di samping itu, darah juga mungkin terdapat dalam skrotum. Dalam contoh pertama, mereka bercakap tentang patologi intravaginal, dan yang kedua - mengenai extravaginal.
Pengumpulan darah - hematocele testis - memerlukan diagnostik pembezaan yang teliti, terutamanya jika tidak mungkin untuk menentukan punca patologi. Walaupun dengan syak wasangka yang minimum terhadap proses tumor atau sedikit pun keraguan, doktor harus merujuk pesakit kepada pakar sempit untuk diagnostik yang lebih terperinci. Lebih cepat punca penyakit atau proses tumor dikenal pasti, lebih baik prognosis dan lebih mudah rawatannya.
Pelantikan diagnostik yang cepat akan melegakan seorang lelaki daripada tekanan saraf dan mental yang tidak perlu yang disebabkan oleh penantian yang lama.
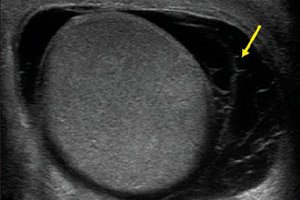
Pada masa ini, kaedah yang paling optimum untuk mendiagnosis hematocele ialah ultrasound. Prosedur ini tidak invasif, cepat dan tidak menyakitkan, membantu menilai perubahan struktur dan fungsi, dan boleh dilakukan beberapa kali tanpa sebarang bahaya kepada pesakit. Walau bagaimanapun, sebarang pemeriksaan dilakukan hanya selepas pengumpulan anamnesis yang menyeluruh, penilaian gejala penyakit, pemeriksaan dan palpasi kawasan tumpuan patologi.
Untuk diagnostik ultrasound, penderia dengan frekuensi yang dipancarkan sekurang-kurangnya 5-10 MHz digunakan. Sekiranya kawasan skrotum sangat menyakitkan (dengan orchitis, epididymitis), maka anestesia cetek tempatan mungkin diperlukan. Kajian vaskular dilakukan menggunakan pemetaan Doppler warna. Power Doppler digunakan untuk menilai keadaan parenkim testis.
Echography ditetapkan untuk kecederaan skrotum, sebarang peningkatan dalam saiz dan gangguan konfigurasi, peningkatan suhu tempatan, perubahan warna kulit, sakit, pengesanan pembentukan atipikal yang boleh dirasai, disyaki hematocele dan patologi lain yang serupa. Selain itu, ultrasound aliran darah melalui saluran testis dan parenkimnya boleh ditetapkan.
Pada ultrasound, testis matang biasanya mempunyai permukaan bulat licin, struktur berbutir halus homogen dengan ketumpatan gema purata. Mediastinum agak jelas dilihat sebagai garis echogenicity tinggi dalam satah sagittal. Epididimis lebih baik ditakrifkan oleh imbasan membujur: ia terletak di sepanjang sempadan posterior dan mempunyai bentuk berbentuk kelab. Ia mempunyai kepala, badan dan ekor, tanpa sempadan anatomi yang jelas. Badan epididimis diratakan, dan ekornya mengalir ke dalam vas deferens. Pemeriksaan ultrabunyi membantu untuk mengesan proses tumor, tindak balas keradangan, hidro dan hematocele. Testis dan epididimis yang sihat dikelilingi oleh protein dan membran serous. Membran protein diwakili oleh jalur berterusan nipis dengan isyarat gema yang dipantulkan intensiti tinggi. Cecair fisiologi dalam skrotum mempunyai isipadu 1-2 ml dan mempunyai rupa pendakap echo-negatif berukuran dari 1 hingga 3 mm di kawasan tiang testis atas. [ 8 ]
Sekiranya berlaku kerosakan tidak simetri, diagnostik bermula dengan bahagian yang sihat sebagai titik rujukan. Kawasan skrotum semestinya diperiksa dari depan dan belakang.
Biasanya, imbasan ultrasound sudah cukup untuk menubuhkan diagnosis dan menetapkan terapi yang sesuai. Hanya dalam beberapa kes, pengimejan resonans komputer dan magnetik, pengimbasan Doppler pada saluran testis digunakan untuk menjelaskan titik tertentu.
Dalam kes kerosakan teruk yang menyebabkan hematocele, selalunya perlu merujuk pesakit untuk pembedahan untuk menyemak testis.
Ujian
Ujian makmal klinikal am tidak wajib untuk hematocele. Tetapi mereka membenarkan doktor mendiagnosis patologi bersamaan dalam badan dan memantau perjalanan rawatan.
Adalah mungkin untuk mengambil bahan berikut untuk analisis:
- darah;
- air kencing;
- ejakulasi;
- smear uretra.
Maklumat yang diperoleh semasa diagnostik klinikal am selalunya tidak menunjukkan sebarang penyakit tertentu, tetapi menunjukkan keadaan badan secara keseluruhan dan membantu menyempitkan carian diagnostik.
Dalam kes hematocele, ujian makmal berikut boleh dilakukan:
- analisis air kencing am;
- pemeriksaan rembesan dari organ genitouriner;
- mikroskopi rembesan dari organ genitouriner;
- analisis klinikal umum rembesan prostat;
- spermogram (analisis air mani);
- ujian darah (kandungan hemoglobin, kuantiti dan kualiti sel darah merah dan sel darah putih, kadar pemendapan eritrosit, penilaian kualiti pembekuan darah, dsb.).
Untuk menilai keadaan sistem genitouriner, penunjuk berikut dipertimbangkan:
- sifat fizikal cecair air kencing (warna, ketumpatan, ketelusan, bau);
- kehadiran protein dalam air kencing (serta urobilin, hemoglobin, glukosa, aseton);
- kajian sedimen.
Diagnostik instrumental
Dalam kecederaan traumatik yang memerlukan pembedahan segera (contohnya, pecah testis, hematoma yang meluas), diagnosis awal membantu mencegah komplikasi kekal seperti atrofi iskemia dan proses berjangkit.
Kecederaan skrotum menunjukkan tanda-tanda hematocele pada pengimejan ultrasound - kadang-kadang dalam bentuk epididimitis selepas trauma, hematoma epididimis, infarksi atau hematoma testis, hiperemia testis, bengkak dan pecahnya. Sekiranya terdapat pecah, maka garisan "patah", pemecahan testis, gangguan konfigurasi dan ketumpatan gema ditunjukkan pada pengimejan ultrasound. Dalam kes pendarahan yang meluas, pemetaan Doppler warna diperlukan untuk menilai keadaan rangkaian vaskular dan menentukan taktik campur tangan pembedahan.
Dalam echography hematocele, heterogeniti cecair diperhatikan, dan sebilangan besar struktur echogenic bergerak kecil ditentukan dalam lumen.
Pemeriksaan ultrabunyi untuk kecederaan skrotum ditetapkan untuk mencirikan kerosakan, untuk mengesahkan atau mengecualikan pecah testis (yang kemudiannya membantu menilai prognosis patologi), untuk membezakan hematocele daripada hematoma tisu lembut, untuk memantau dinamik pemulihan pesakit selepas pembedahan, atau untuk menentukan tanda-tanda untuk rawatan dadah. [ 9 ]
Diagnosis pembezaan
Hematocele harus dibezakan daripada pembentukan benigna lain (sista, hidrokel, spermatocele, epididymo-orchitis tuberkulosis atau bukan tuberkulosis, varikokel, hernia inguinal, gusi sifilis) dan daripada proses malignan (karsinoma, limfoma).
Sista epididimis ditemui terutamanya pada pesakit pertengahan umur. Sista sedemikian adalah berbilang dan selalunya dua hala. Secara luaran, ia ditakrifkan sebagai unsur turun naik yang boleh diraba di bahagian belakang testis, secara berasingan daripada testis itu sendiri. Ia berlaku bahawa sista beralih ke hadapan: pada pesakit sedemikian, ia dipalpasi di hadapan testis.
Spermatocele mempunyai banyak persamaan dengan pembentukan sista. Ia dicirikan oleh lokasinya di atas testis di kawasan membran faraj.
Hydrocele terbentuk oleh pengumpulan kandungan cecair dalam rongga membran faraj. Penyakit sedemikian boleh menjadi primer atau sekunder: patologi primer paling kerap adalah idiopatik (tanpa sebab yang jelas), dan patologi sekunder biasanya menjadi akibat daripada proses tumor, kecederaan dan penyakit berjangkit. Gambar klinikal hydrocele adalah seperti berikut: zon edematous di sekeliling testis dipalpasi, dalam beberapa kes testis tidak teraba. Apabila testis ditransliminasi, cahaya melaluinya.
Hematocele adalah pengumpulan darah dalam rongga membran faraj. Patologi mungkin disebabkan oleh trauma atau komplikasi karsinoma testis. Secara gejala, hematocele adalah serupa dengan hidrokel, tetapi apabila testis diterangi, cahaya tidak melaluinya. Sekiranya tidak dirawat, hematocele mengecut dan menjadi lebih padat: pada peringkat ini, penyakit itu harus dibezakan daripada karsinoma testis.
Bentuk tuberkulosis epididymoorchitis agak jarang berlaku. Manifestasi utama patologi ini adalah pembentukan edema padat, tidak terlalu tegang konfigurasi tidak teratur, penebalan vas deferens. Pergerakan testis dalam skrotum selalunya terhad.
Dalam bentuk bukan tuberkulosis, edema umum lampiran dan testis berlaku. Tetapi tanpa mengira kehadiran sindrom kesakitan, penyakit sedemikian mempunyai banyak tanda klinikal proses tumor, yang juga memerlukan pembezaan.
Varicocele juga disertai dengan pembesaran testis, tetapi puncanya adalah pengembangan cawangan seperti anggur dari urat spermatik dalaman atau secara langsung dari vena spermatik. Varikokel lebih baik didiagnosis apabila pesakit berada dalam kedudukan tegak. Sekiranya perkembangan proses sedemikian berlaku terlalu cepat, maka seseorang mungkin berfikir tentang kewujudan karsinoma sel renal. [ 10 ]
Hernia inguinal berbeza daripada hematocele dengan kemustahilan meraba sempadan atas dan ujian impuls batuk yang positif.
Bagi tumor malignan, ia paling kerap dijumpai pada lelaki berumur 20 hingga 40 tahun. Perkembangan proses sedemikian yang paling biasa berlaku daripada sel-sel kuman, mengakibatkan pembentukan teratoma atau seminoma. Tumor adalah edema padat, meliputi semua bahagian testis. Ramai pesakit mengadu sakit yang teruk.
Pada usia tua, limfoma lebih biasa.
Skrotum yang membesar, menyakitkan, dan kemerahan juga mungkin menunjukkan kerosakan pada organ lain, malah yang terletak agak jauh dari alat kelamin luar. Sebagai contoh, darah mungkin mengalir ke dalam skrotum akibat trauma perut, dan pada bayi baru lahir, akibat pendarahan ke dalam kelenjar adrenal.
Sekiranya seorang lelaki mendapatkan bantuan perubatan dengan tanda-tanda hematocele, doktor harus berhati-hati mengumpul anamnesis dan melakukan semua peringkat pemeriksaan tempatan dan am. Ini akan membantu untuk membuat diagnosis klinikal yang betul dengan yakin.
Rawatan hematoceles
Dalam kes hematocele kecil, rawatan mungkin terhad kepada langkah konservatif:
- menggunakan pek ais, ais kering ke kawasan skrotum;
- mengambil analgesik, ubat anti-radang;
- memastikan rehat mutlak selama beberapa hari, pantang sepenuhnya dari aktiviti fizikal untuk keseluruhan tempoh rawatan.
Sekiranya terdapat risiko jangkitan sekunder, terapi antibiotik ditetapkan. Selepas keadaan pesakit telah normal dan tanda-tanda akut hematocele telah hilang, prosedur fisioterapi boleh digunakan, tindakan yang bertujuan untuk menyelesaikan pengumpulan darah yang bermasalah (terapi magnetik, terapi frekuensi ultra-tinggi).
Sekiranya kaedah konservatif tidak berkesan, rawatan pembedahan digunakan. Jenis campur tangan pembedahan dan teknik yang digunakan untuk melaksanakannya dipilih bergantung pada saiz hematoma, umur pesakit, dan kehadiran komplikasi. [ 11 ]
Terapi konservatif terdiri daripada langkah-langkah berikut:
- penggunaan suspensori;
- memohon sejuk ke skrotum;
- mengambil analgesik dan ubat anti-radang nonsteroid;
- rehat tidur yang ketat selama sekurang-kurangnya dua hari;
- menetapkan terapi antibiotik jika terdapat kecurigaan terhadap perkembangan epididymitis atau proses berjangkit dalam sistem genitouriner;
- Sekiranya rawatan konservatif tidak berkesan, pemeriksaan ultrasound dan Doppler ulangan diperlukan.
Semakan skrotum ditetapkan:
- jika mustahil untuk menentukan diagnosis;
- jika terdapat gejala kerosakan testis;
- apabila cangkang protein dimusnahkan;
- dengan tumpuan hematocele yang berkembang, atau dengan perkembangan pendarahan besar-besaran;
- jika tiada aliran darah mengikut maklumat ultrasound dengan pemetaan Doppler warna.
Pertolongan cemas untuk hematocele terdiri daripada tindakan berikut:
- Sapukan sejuk ke kawasan yang rosak (ais dibalut dengan tuala untuk mengelakkan radang dingin) untuk menyempitkan saluran darah dan melambatkan proses keradangan. Sapukan kompres sejuk setiap 3-4 jam, tahan selama kira-kira 15-20 minit.
- Pesakit diberi analgesik (Ibuprofen, Analgin, Nimesil).
- Berikan mangsa rehat maksimum dalam kedudukan mendatar.
Seorang lelaki dengan hematocele mesti diperiksa oleh doktor. Selepas diagnosis, dia akan menetapkan langkah rawatan yang diperlukan. [ 12 ]
Ubat-ubatan
Ubat-ubatan ditetapkan mengikut punca perkembangan hematocele, yang ditentukan oleh pakar semasa diagnosis.
Dalam kes sifat patologi berjangkit, ubat antibakteria atau antivirus digunakan dengan mengambil kira rintangan mikroorganisma. Sekiranya penyakit berjangkit yang disebarkan secara seksual dikesan, maka rawatan ditetapkan bergantung kepada patogen patologi. Sifat hematocele yang tidak spesifik memerlukan penggunaan antibiotik dengan spektrum aktiviti yang luas, dengan pilihan daripada beberapa kumpulan.
Ibuprofen |
Ubat anti-radang bukan steroid, melegakan kesakitan dan melambatkan perkembangan proses keradangan. Tablet diambil secara lisan keseluruhan, dengan air, 1-2 tablet tidak lebih daripada tiga kali sehari. Ia tidak digalakkan untuk mengambil ubat selama lebih daripada lima hari berturut-turut, kerana kesannya yang menjengkelkan pada membran mukus saluran pencernaan. |
Nimesulide |
Ubat anti-radang dan analgesik yang dimaksudkan untuk pentadbiran lisan (tempoh rawatan dengan Nimesulide tidak lebih daripada 15 hari). Sebagai peraturan, 100 mg ubat diambil dua kali sehari selepas makan. Kesan sampingan yang mungkin: sakit perut, loya, cirit-birit, pening. |
Actovegin |
Ubat yang merangsang metabolisme tisu, meningkatkan trophisme dan penjanaan semula tisu. Diambil secara lisan sebelum makan - secara purata 2 tablet tiga kali sehari. Rawatan boleh menjadi jangka panjang - sehingga beberapa bulan. Kesan sampingan yang mungkin: tindak balas alahan. |
Dipyridamole |
Ejen antiplatelet, ubat antitrombotik yang digunakan pada peringkat pemulihan selepas kecederaan. Sekiranya terdapat kecenderungan untuk pendarahan (diatesis hemoragik), ubat tidak ditetapkan. Ambil secara lisan antara waktu makan, tanpa mengunyah, dengan air, 1-2 tablet tiga kali sehari. Tempoh terapi ditentukan secara individu (dari beberapa minggu hingga enam bulan). Kesan sampingan yang mungkin: alahan, sakit kepala, gegaran, takikardia, ketidakselesaan perut. |
Troxerutin |
Angioprotective, ubat penstabil kapilari. Diambil secara lisan selepas makan, dalam dos purata 2 kapsul setiap hari. Rawatan boleh menjadi jangka panjang. Kesan sampingan yang mungkin: tindak balas alahan, sakit kepala, gangguan tidur, sakit perut, loya. |
Secara umum, rawatan konservatif termasuk:
- penghapusan gejala (selalunya pesakit mengadu sakit teruk, yang agak berkesan "dilegakan" oleh analgesik);
- penghapusan punca segera pelanggaran (jika boleh);
- penciptaan keadaan yang kondusif untuk terapi (rehat, sekatan pergerakan, pemakaian pembalut atau suspensori, penggunaan angioprotectors);
- aplikasi fisioterapi.
Rawatan fisioterapi
Fisioterapi boleh menjadi rawatan tambahan yang berkesan untuk hematocele, bersama-sama dengan terapi dadah, dan juga satu cara untuk mempercepatkan pemulihan badan selepas pembedahan.
Hari ini, ubat menawarkan banyak prosedur dan ubat-ubatan yang boleh digunakan untuk hematocele. Walau bagaimanapun, banyak ubat meletakkan beban yang agak kuat pada badan, menyebabkan perkembangan kesan sampingan. Ia juga mungkin bahawa pesakit mempunyai kontraindikasi terhadap penggunaan ubat-ubatan tertentu. Di samping itu, kesan ubat mungkin tidak cukup berkesan, kerana bahan aktif tidak dapat sampai ke tisu terjejas dalam jumlah yang diperlukan melalui aliran darah. Jika anda menggabungkan rawatan konservatif dengan fisioterapi, maka, terima kasih kepada pendekatan bersepadu, anda boleh mencapai peningkatan yang ketara dalam kesejahteraan dan kualiti hidup seorang lelaki, dengan beban ubat minimum yang mungkin pada badan. Prosedur fisioterapeutik meningkatkan peredaran darah, peredaran limfa, dan mempercepatkan metabolisme di kawasan impak.
Kesan fisioterapi adalah berdasarkan penyerapan tenaga fizikal oleh tisu badan dan perubahannya kepada tindak balas biologi. Adalah optimum untuk menjalani kursus terapi elektrik, sinaran atau magnet untuk mencapai kejayaan yang diperlukan. Sekiranya pesakit menerima ubat secara serentak dengan prosedur, ia terkumpul terutamanya dalam fokus patologi, terus ke organ yang berpenyakit.
Semasa tempoh pemulihan selepas hematocele (termasuk selepas pembedahan), pesakit ditetapkan phonophoresis lumpur terapeutik, elektroterapi dengan arus berdenyut, dan intra-tisu magnet-laser-elektroforesis persediaan enzim.
Rawatan herba
Untuk mempercepatkan proses penyembuhan hematocele, orang sering menggunakan kaedah rakyat. Kami membentangkan kepada anda resipi yang paling popular:
- Daun kubis putih segar dipukul dengan tukul daging, digunakan pada kawasan skrotum dan dipegang selama sekurang-kurangnya 1.5-2 jam. Daun boleh diperbaiki dengan seluar dalam mampatan.
- Infusi Arnica digunakan untuk kegunaan dalaman dan untuk memampatkan. Infusi disediakan seperti berikut: satu sudu teh bunga dituangkan dengan air panas dan diselitkan selama dua jam. Daripada bunga, akar tumbuhan juga boleh digunakan. Ubat ini digunakan untuk kompres sejuk, dan juga diambil secara lisan 50 ml tiga atau empat kali sehari, antara waktu makan.
- Sehelai daun pisang segar dicuci, diuli ringan dengan jari dan disapu pada bahagian yang rosak (skrotum), pada waktu malam. Selain itu, anda boleh mengambil tincture plantain farmasi secara lisan (mengikut arahan).
- Mampat daun gaharu dan madu disediakan seperti berikut: daun gaharu dikisar atau dicincang, dicampur dengan madu. Gunakan untuk memampatkan pada waktu malam, sekali sehari.
- Timun segar dipotong menjadi bulatan dan digunakan pada skrotum, diperbaiki dengan pembalut atau seluar dalam mampatan. Pengekalan minimum produk pada kawasan yang terjejas ialah 30 minit. Prosedur ini boleh diulang beberapa kali sehari.
- Kulit pisang segar disapu pada tapak hematocele, dengan bahagian dalam menentang kulit. Ubat ini membantu melegakan kesakitan dan mempercepatkan penyerapan pengumpulan darah.
Dalam kes hematocele kecil, kaedah rakyat membantu tidak lebih buruk daripada ubat-ubatan moden, dan tanpa sebarang kesan sampingan. Kebanyakan resipi yang dicadangkan agak mudah dan boleh diakses.
Rawatan pembedahan
Jumlah minimum hematocele, di mana campur tangan pembedahan ditunjukkan, belum ditentukan oleh pakar. Tetapi kebanyakan pakar bedah percaya bahawa jika saiz fokus patologi tidak melebihi 1/3 daripada saiz diameter testis, maka taktik tunggu dan lihat dengan pengurusan ubat patologi boleh digunakan. Tidak perlu campur tangan pembedahan jika ada yang kecil
Hematocele tanpa gambar pecah testis. Gabungan hematocele (tanpa mengira saiznya) dengan hematoma intratestikular sentiasa dianggap sebagai petunjuk pecah testis, walaupun tiada tanda-tanda pecah echographic.
Walau bagaimanapun, terdapat bukti bahawa echography tidak cukup bermaklumat. Sebagai contoh, pecah testis dikesan dengan tepat oleh imbasan ultrasound hanya dalam 50% kes. Untuk mengelakkan kesilapan, pakar mengesyorkan campur tangan pembedahan awal jika pecah testis disyaki.
Operasi ini ditetapkan untuk sejumlah besar darah yang tertumpah, dengan perkembangan proses purulen atau kalsifikasi. Campur tangan terbaik dilakukan seawal mungkin: semakin sedikit masa berlalu sejak perkembangan hematocele, semakin besar peluang untuk memelihara testis itu sendiri dan fungsinya. Dalam kes kronik, pakar bedah perlu melakukan orchiectomy - pembedahan untuk mengeluarkan buah zakar.
Manipulasi pembedahan mungkin seperti berikut:
- menghentikan pendarahan, mengeluarkan darah yang tertumpah;
- penyingkiran kawasan nekrotik;
- menjahit tisu cangkerang;
- mengembalikan testis kembali ke dalam skrotum;
- pembetulan kilasan, pembebasan pemenjaraan;
- menjahit tisu dengan integriti terjejas, kapal yang rosak;
- dalam beberapa kes - penyingkiran sebahagian atau lengkap testis.
Selepas pembedahan, lelaki itu mungkin dimasukkan ke hospital selama 5 hingga 8 hari, bergantung kepada kerumitan gangguan dan skop pembedahan. Longkang dikeluarkan selepas beberapa hari. Pesakit dibenarkan pulang dengan syarat lawatan susulan wajib kepada pakar untuk pemeriksaan dan perundingan.
Pencegahan
Hematocele adalah patologi serius yang memerlukan perhatian perubatan segera dan diagnostik komprehensif. Akibat jauh hematocele yang tidak didiagnosis mungkin termasuk abses, proses keradangan dan atropik lain, disfungsi erektil, dsb.
Pelanggaran boleh dicegah jika:
- melindungi alat kelamin apabila menyertai sukan berbahaya;
- untuk meningkatkan tahap budaya seksual dan pendidikan seks;
- mengendalikan haiwan peliharaan dengan berhati-hati;
- elakkan kedudukan seksual yang berbahaya;
- mempercayai prestasi prosedur terapeutik dan pembedahan hanya kepada pakar yang berkelayakan dan berpengalaman.
Sama pentingnya untuk mengikuti peraturan pencegahan mudah yang akan membantu menjaga alat kelamin dan sistem peredaran darah anda sihat:
- aktif secara fizikal, elakkan ketidakaktifan fizikal;
- makan dengan betul, masukkan dalam diet harian anda makanan yang kaya dengan mineral, vitamin, unsur mikro yang bermanfaat dan protein;
- merawat sebarang patologi berjangkit dan keradangan tepat pada masanya;
- berhenti merokok dan minum alkohol;
- melakukan hubungan seksual yang kerap dengan pasangan yang dipercayai, elakkan hubungan seks tanpa perlindungan dan penarikan diri;
- Elakkan terlalu panas atau terlalu menyejukkan badan.
Jika anda mengikuti semua cadangan yang dicadangkan, anda boleh meminimumkan risiko mengembangkan hematocele dan lesi sistem genitouriner yang lain. Tetapi kita tidak boleh lupa bahawa dengan sebarang syak wasangka patologi, adalah penting untuk melawat doktor secepat mungkin. Diagnosis awal dan rawatan yang cekap akan membantu mengelakkan komplikasi.
Ramalan
Prognosis penyakit secara keseluruhan dan sepenuhnya bergantung pada tempoh perjalanannya. Pada peringkat awal, doktor hanya menentukan bekuan darah, dan pada peringkat akhir, kehadiran anjing laut dicatatkan, yang dari masa ke masa menjadi berstruktur. Dalam kombinasi dengan peningkatan jumlah tisu, proses patologi memerlukan kemerosotan dalam bekalan darah ke testis, yang kemudiannya boleh menyebabkan atrofi lengkapnya. [ 13 ]
Sebelum memulakan rawatan hematocele, adalah penting untuk memahami bahawa dalam sesetengah pesakit pengumpulan darah mungkin hilang dengan sendirinya, tanpa sebarang campur tangan. Walau bagaimanapun, ini tidak selalu berlaku. Ramai lelaki perlu menjalani pelbagai langkah, termasuk terapi dadah. Pek ais digunakan pada skrotum, analgesik dan ubat anti-radang ditetapkan. Pesakit ditetapkan rehat tidur yang lembut, rehat lengkap dengan had maksimum aktiviti motor yang mungkin. Dalam kes hematocele yang jelas, tusukan dilakukan, yang selalunya tidak berkesan, dan lebih teruk lagi - ia boleh mencetuskan pendarahan berulang atau perkembangan proses purulen. Sekiranya tidak mungkin untuk mengeluarkan darah yang telah tumpah ke dalam rongga, maka campur tangan pembedahan digunakan untuk mengelakkan atrofi testis. Dengan rawatan yang betul dan tepat pada masanya, prognosis dianggap baik.

