
Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
Sindrom Sheehan
Pakar perubatan artikel itu
Ulasan terakhir: 04.07.2025
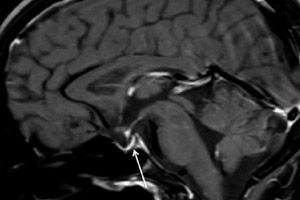
Nekrosis iskemik kelenjar pituitari dan penurunan berterusan dalam fungsinya akibat pendarahan selepas bersalin dipanggil sindrom Sheehan. Komplikasi jarang bersalin ini, disertai dengan kehilangan darah yang mengancam nyawa, juga dipanggil kekurangan pituitari selepas bersalin, hipopituitarisme selepas bersalin, cachexia pituitari (diencephalic-pituitari), atau penyakit Simmonds.
Patologi endokrin ini mempunyai kod E23.0 mengikut ICD-10.
Epidemiologi
Di negara maju, disebabkan tahap penjagaan obstetrik yang tinggi, sindrom Sheehan jarang berlaku: kekerapannya telah menurun selama 50 tahun daripada 10-20 kes setiap 100 ribu wanita kepada 0.5% daripada semua kes hipopituitarisme pada wanita.
Menurut Persatuan Endokrinologi Eropah, beberapa gejala kerosakan ringan pada kelenjar pituitari anterior diperhatikan dalam 4% wanita yang telah kehilangan banyak darah semasa bersalin. Tanda-tanda sederhana sindrom Sheehan didiagnosis dalam 8%, dan bentuk hipopituitarisme selepas bersalin yang teruk ditemui dalam 50% wanita selepas kejutan hipovolemik.
Pangkalan data antarabangsa pendaftaran farmakoepidemiologi KIMS (Pangkalan Data Metabolik Antarabangsa Pfizer) untuk 2012 menyenaraikan 1034 pesakit dengan kekurangan hormon pertumbuhan (GH), dan dalam 3.1% kes pada pesakit wanita punca patologi ini adalah sindrom Sheehan.
Hypopituitarism selepas bersalin menimbulkan ancaman serius kepada wanita di negara-negara kurang membangun dan membangun. Sebagai contoh, di India, prevalens sindrom Sheehan dianggarkan pada 2.7-3.9% di kalangan wanita parous berumur lebih 20 tahun.
Punca Sindrom Sheehan
Semua punca sindrom Sheehan adalah akibat kejutan hipovolemik, yang berkembang dengan penurunan mendadak dalam jumlah darah yang beredar dan penurunan tekanan darah yang disebabkan oleh pendarahan semasa bersalin.
Dengan kehilangan darah yang besar (lebih daripada 800 ml), bekalan darah ke organ dan bekalan oksigen kepada mereka terganggu. Dan, pertama sekali, ini menyangkut otak. Sindrom Sheehan berlaku kerana kerosakan pada kelenjar pituitari - kelenjar otak yang bertanggungjawab untuk sintesis hormon yang paling penting.
Sel penghasil hormon lobus anteriornya, adenohipofisis, paling menderita. Semasa kehamilan, di bawah pengaruh hormon plasenta, saiz kelenjar ini meningkat, menurut beberapa anggaran, sebanyak 120-136%. Khususnya, hipertrofi dan hiperplasia lactotropocytes berlaku - sel yang mensintesis prolaktin, yang diperlukan untuk pembangunan dan penyediaan kelenjar susu untuk pengeluaran susu.
Faktor-faktor risiko
Pakar obstetrik dan pakar sakit puan mencatatkan faktor risiko untuk perkembangan sindrom Sheehan:
- gangguan pembekuan darah pada wanita hamil (khususnya, trombositopenia);
- edema tisu periferal (di mana vasopressin hormon hipotalamus diaktifkan, meningkatkan nada vaskular dan tekanan darah);
- hipertensi kehamilan (tekanan darah tinggi);
- preeklampsia (tekanan darah tinggi dan proteinuria);
- peningkatan hemolisis (pemusnahan sel darah merah, paling kerap dikaitkan dengan kegagalan buah pinggang).
Terdapat peningkatan risiko pendarahan semasa bersalin dan perkembangan sindrom Sheehan dalam kes plasenta previa, detasmen pramatang, serta dalam kehamilan berganda (kembar atau kembar tiga) dan dalam kelahiran cepat (ribut), di mana mungkin terdapat embolisme saluran pulmonari dengan cecair amniotik.
Patogenesis
Patogenesis sindrom Sheehan dikaitkan dengan hipoksia tisu pituitari dan kematiannya. Peranan utama dalam peningkatan kerentanan adenohypophysis dimainkan oleh keanehan bekalan darahnya: melalui sistem vena portal dan rangkaian anastomosis kapilari saluran portal. Dengan pendarahan teruk dan penurunan tekanan darah, aliran darah tempatan dalam lobus anterior kelenjar yang diperbesarkan tidak hadir; kekejangan saluran darah yang memberi makan kepada kelenjar pituitari yang dikaitkan dengan kejutan membawa kepada kekurangan oksigen dan nekrosis iskemia kelenjar.
Akibatnya, kelenjar pituitari tidak menghasilkan jumlah hormon tropika berikut yang mencukupi:
- somatotropin (STH), yang mengaktifkan sintesis protein selular, mengawal metabolisme karbohidrat dan hidrolisis lipid;
- prolaktin (hormon luteotropik), yang merangsang perkembangan dan fungsi kelenjar susu dan korpus luteum;
- hormon perangsang folikel (FSH), yang memastikan pertumbuhan folikel ovari dan proses proliferatif dalam tisu rahim;
- hormon luteinizing (LH), bertanggungjawab untuk ovulasi;
- hormon adrenocorticotropic (ACTH), yang mengaktifkan pengeluaran kortikosteroid oleh korteks adrenal;
- hormon perangsang tiroid (TSH), yang mengawal fungsi rembesan kelenjar tiroid.
Gejala Sindrom Sheehan
Ketidakseimbangan hormon yang dihasilkan oleh kelenjar pituitari menyebabkan pelbagai jenis gejala dalam sindrom Sheehan, bergantung pada tahap kekurangan dalam rembesan hormon pituitari tertentu.
Jumlah sel pituitari yang rosak menentukan bentuk akut dan kronik penyakit ini. Bentuk akut mencerminkan kerosakan yang ketara pada lobus anterior kelenjar, dan gejala menjadi jelas selepas kelahiran. Dalam kes kronik, kerosakan yang dikesan adalah lebih kecil, dan gejala mungkin tidak muncul selama berbulan-bulan atau bertahun-tahun selepas kelahiran.
Tanda-tanda awal sindrom Sheehan yang paling biasa ialah agalactia, iaitu kekurangan laktasi. Oleh kerana kekurangan estrogen yang berpanjangan, kitaran haid tidak diteruskan pada masa yang sepatutnya selepas bersalin, saiz kelenjar susu berkurangan, dan mukosa faraj menjadi lebih nipis. Dan kekurangan gonadotropin dinyatakan dalam amenorea, oligomenorrhea, dan penurunan libido. Dalam sesetengah wanita, haid disambung semula, dan kehamilan kedua mungkin.
Gejala ciri kekurangan hormon perangsang tiroid dalam sindrom Sheehan termasuk keletihan dan gangguan termoregulasi dengan sikap tidak bertoleransi terhadap sejuk; kulit kering, keguguran rambut dan kuku rapuh; sembelit dan berat badan bertambah. Gejala ini biasanya berkembang secara beransur-ansur.
Akibat kekurangan somatotropin adalah terhad kepada beberapa kehilangan kekuatan otot, peningkatan lemak badan, dan peningkatan sensitiviti kepada insulin. Dalam kedua-dua bentuk akut dan kronik, mungkin terdapat tanda-tanda diabetes insipidus: dahaga yang kuat dan peningkatan diuresis (isipadu air kencing).
Gejala sindrom Sheehan juga termasuk tanda-tanda kekurangan adrenal sekunder, iaitu kekurangan ACTH. Ini termasuk penurunan nada keseluruhan dan penurunan berat badan, hipoglikemia (gula darah rendah), anemia, dan hiponatremia (natrium rendah). Kekurangan hormon ini membawa kepada hipotensi kronik dengan pengsan dan hipotensi ortostatik, dan ketidakupayaan untuk bertindak balas terhadap tekanan. Hipopigmentasi dan lipatan pada kulit (beberapa minggu atau bulan selepas kelahiran) juga diperhatikan.
Keterukan kekurangan adrenal, memerlukan rawatan perubatan segera, berlaku dengan jangkitan teruk atau campur tangan pembedahan.
Komplikasi dan akibatnya
Kegagalan pituitari yang teruk dalam sindrom Sheehan boleh menyebabkan koma dan kematian.
Kurang biasa juga adalah panhypopituitarism selepas bersalin yang berpotensi mengancam nyawa, apabila 90% daripada tisu adenohipofisis terjejas. Akibat dan komplikasi sindrom Sheehan yang teruk ini termasuk: tekanan darah rendah yang berterusan, aritmia jantung, gula darah rendah (hypoglycemia) dan anemia hipokromik.
Diagnostik Sindrom Sheehan
Lazimnya, diagnosis sindrom Sheehan adalah berdasarkan ciri klinikal dan sejarah perubatan pesakit, terutamanya sama ada terdapat pendarahan semasa bersalin atau sebarang komplikasi lain yang berkaitan dengan kelahiran. Maklumat mengenai masalah laktasi atau ketiadaan haid selepas bersalin adalah dua tanda penting sindrom ini.
Ujian darah diperlukan untuk memeriksa tahap hormon pituitari (TSH, ACTH, FSH, LH, T4), kortisol dan estradiol.
Diagnostik instrumental - menggunakan tomografi berkomputer (CT) atau pengimejan resonans magnetik (MRI) otak - membolehkan kita memeriksa saiz dan struktur kelenjar pituitari. Pada peringkat awal, kelenjar pituitari diperbesar, dari masa ke masa kelenjar atrofi, dan tanda diagnostik patologi seperti "sella turcica kosong" berkembang, yang didedahkan dengan pengimbasan, iaitu ketiadaan kelenjar pituitari dalam fossa tulang pituitari di pangkal otak.
Diagnosis pembezaan
Tugas yang mesti dilakukan oleh diagnosis pembezaan adalah untuk mengenal pasti penyakit lain yang nyata sebagai hipopituitarisme: adenoma pituitari, kraniofaringioma, meningioma, kordoma, ependymomas atau glioma.
Kelenjar pituitari boleh rosak oleh abses otak, meningitis, ensefalitis, neurosarcoidosis, histiositosis, hemochromatosis, hipofisis autoimun atau limfoblastik, dan sindrom antiphospholipid autoimun.
Siapa yang hendak dihubungi?
Rawatan Sindrom Sheehan
Rawatan sindrom Sheehan ialah terapi penggantian hormon sepanjang hayat menggunakan analog sintetik hormon tropika ovari, kelenjar tiroid, dan korteks adrenal.
Oleh itu, kekurangan ACTH dan kortisol dikompensasikan dengan mengambil glukokortikoid (Hydrocortisone atau Prednisolone). Persediaan tiroksin (Levothyroxine, Tetraiodothyronine, dsb.) menggantikan hormon tiroid, dan data ujian darah pada tahap serum tiroksin bebas membantu melaraskan dosnya.
Kekurangan estrogen biasanya diperbetulkan dengan penggunaan kontraseptif oral, dan hormon ini mesti diambil oleh wanita dengan sindrom Sheehan sehingga menopaus.
Pakar endokrinologi menyatakan bahawa jika tahap hormon dalam darah dikawal, biasanya tiada kesan sampingan. Kesan sampingan mungkin berlaku apabila dos ubat hormon terlalu tinggi atau terlalu rendah. Oleh itu, pesakit sindrom ini dipantau, menjalani pemeriksaan berkala dan menjalani ujian darah untuk hormon.


 [
[