
Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
Thymoma pada orang dewasa dan kanak-kanak
Pakar perubatan artikel itu
Ulasan terakhir: 04.07.2025
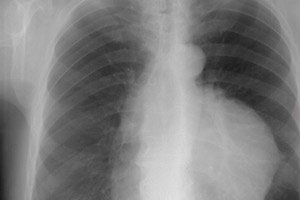
Di antara neoplasma yang agak jarang berlaku, pakar membezakan thymoma, yang merupakan tumor tisu epitelium timus, salah satu organ limfoid-kelenjar utama sistem imun.
Epidemiologi
Di antara semua kanser, bahagian tumor timus adalah kurang daripada 1%. Insiden thymoma dianggarkan oleh WHO pada 0.15 kes bagi setiap 100,000 orang. Dan, sebagai contoh, di China, insiden keseluruhan thymoma malignan ialah 6.3 kes bagi setiap 100,000 orang. [ 1 ]
Thymoma mediastinum anterior, yang menyumbang 90% daripada semua tumor kelenjar timus, menyumbang 20% daripada tumor di lokasi ini - di bahagian atas dada, di bawah sternum.
Dalam kes lain (tidak lebih daripada 4%) tumor boleh berlaku di kawasan lain, dan ini adalah thymoma mediastinal.
Punca timoma
Biologi dan klasifikasi neoplasma yang berkaitan dengan timus adalah isu perubatan yang kompleks, dan punca sebenar timoma timus masih tidak diketahui. Tumor ini didapati sama pada lelaki dan wanita, dan timoma lebih kerap ditemui pada orang dewasa yang matang.
Tetapi tumor kelenjar timus pada orang muda, serta timoma pada kanak-kanak, jarang berlaku. Walaupun timus (kelenjar timus) paling aktif pada zaman kanak-kanak, kerana sistem imun yang sedang berkembang memerlukan sejumlah besar T-limfosit, yang dihasilkan oleh kelenjar ini.
Kelenjar timus, mencapai saiz terbesar semasa akil baligh, secara beransur-ansur involute (mengurangkan saiz) pada orang dewasa, dan aktiviti fungsinya adalah minimum.
Maklumat lanjut dalam bahan - Fisiologi kelenjar timus (timus)
Faktor-faktor risiko
Faktor risiko keturunan atau persekitaran yang terdedah kepada perkembangan thymoma juga tidak dikenal pasti. Dan hari ini, umur dan etnik dianggap sebagai faktor risiko yang disahkan oleh statistik klinikal.
Risiko jenis neoplasma ini meningkat dengan usia: thymomas lebih kerap diperhatikan pada orang dewasa berumur 40-50 tahun, serta selepas 70 tahun.
Menurut pakar onkologi Amerika, di Amerika Syarikat tumor ini paling biasa di kalangan orang Asia, Afrika Amerika, dan Kepulauan Pasifik; thymoma paling tidak biasa di kalangan orang kulit putih dan Hispanik. [ 2 ]
Patogenesis
Seperti puncanya, patogenesis thymoma kekal sebagai misteri, tetapi penyelidik tidak kehilangan harapan untuk menyelesaikannya dan sedang mempertimbangkan pelbagai versi, termasuk penyinaran dan sinaran UV.
Timus menghasilkan T-limfosit, memastikan penghijrahannya ke organ limfoid periferal, dan mendorong pengeluaran antibodi oleh B-limfosit. Di samping itu, organ limfoid-kelenjar ini merembeskan hormon yang mengawal pembezaan limfosit dan interaksi kompleks sel-T dalam timus dan tisu organ lain.
Thymoma ialah tumor epitelium dan tumbuh dengan perlahan - dengan pembiakan sel epitelium medulla yang normal atau diubah suai (serupa dengan yang normal). Pakar ambil perhatian bahawa sel-sel epitelium yang membentuk timoma malignan mungkin tidak mempunyai tanda-tanda keganasan yang tipikal, yang menentukan ciri-ciri sitologi tumor ini. Dan tingkah laku malignannya, diperhatikan dalam 30-40% kes, terdiri daripada pencerobohan ke dalam organ dan struktur sekeliling.
Analisis hubungan antara thymoma dan penyakit lain telah menunjukkan bahawa hampir kesemuanya adalah bersifat autoimun, yang mungkin menunjukkan toleransi terjejas terhadap sel imunokompeten dan pembentukan tindak balas autoimun yang berterusan (autoreaktiviti selular). Keadaan berkaitan yang paling biasa (dalam satu pertiga pesakit) ialah myasthenia dengan timoma. Myasthenia gravis dikaitkan dengan kehadiran autoantibodi kepada reseptor asetilkolin sinaps neuromuskular atau kepada enzim kinase tyrosine otot.
Korelasi juga telah diwujudkan antara tumor jenis ini dan penyakit autoimun yang berlaku serentak seperti: polymyositis dan dermatomyositis, lupus erythematosus sistemik, aplasia eritrosit (pada separuh pesakit), hypogammaglobulinemia (dalam 10% pesakit), dermatoses bulosa (pemfigus), penyakit ulser yang merosakkan atau memphigus. kolitis, penyakit Cushing, scleroderma, goiter toksik meresap, tiroiditis Hashimoto, aortoarteritis tidak spesifik (sindrom Takayasu), sindrom Sjogren, hiperparatiroidisme (hormon paratiroid berlebihan), penyakit Simmonds (panhypopituitarism), Sindrom Good's (kombinasi imunodefisiensi B- dan T).
Gejala timoma
Dalam 30-50% kes, tiada simptom pertumbuhan tumor dalam tisu epitelium timus, dan, seperti yang dinyatakan oleh ahli radiologi, timoma secara tidak sengaja ditemui pada X-ray dada (atau imbasan CT) semasa pemeriksaan dijalankan atas sebab lain.
Sekiranya tumor menampakkan diri, tanda-tanda pertama dirasai dalam bentuk ketidakselesaan dan tekanan di dada dan ruang retrosternal, yang mungkin disertai dengan sesak nafas, batuk berterusan, sakit dada yang tidak ditentukan sifatnya dan tanda-tanda lain sindrom vena cava superior.
Pesakit myasthenia gravis dengan timoma mengadu keletihan dan kelemahan (contohnya, kesukaran mengangkat lengan untuk menyikat rambut mereka), penglihatan berganda (diplopia), kesukaran menelan (disfagia), dan kelopak mata atas jatuh (ptosis). [ 3 ], [ 4 ]
Tahap
Pertumbuhan timoma dan tahap invasifnya ditentukan mengikut peringkat:
I - tumor sepenuhnya terkapsul dan tidak tumbuh ke dalam tisu lemak mediastinum;
IIA - kehadiran sel tumor di luar kapsul - penembusan mikroskopik melalui kapsul ke dalam tisu adiposa di sekelilingnya;
IIB - pencerobohan makroskopik melalui kapsul;
III - pencerobohan makroskopik organ bersebelahan;
IVA - terdapat metastasis pleura atau perikardial;
IVB - kehadiran metastasis limfa atau hematogen di kawasan extrathoracic.
Borang
Tingkah laku tumor ini tidak dapat diramalkan, dan kebanyakannya mampu berkembang menjadi kanser dan merebak di luar kelenjar. Jadi thymomas boleh menjadi jinak atau malignan; thymoma malignan (atau invasif) ialah tumor yang berkelakuan agresif. Kebanyakan pakar Barat mengklasifikasikan timoma sebagai neoplasia malignan. [ 5 ]
Setelah menggabungkan dan menyusun klasifikasi tumor timus yang sedia ada sebelum ini, pakar WHO membahagikan semua jenis timoma bergantung pada jenis histologinya.
Jenis A ialah timoma medula yang terdiri daripada sel epitelium neoplastik timus (tanpa atypia nuklear); dalam kebanyakan kes, tumor itu berkapsul dan berbentuk bujur.
Jenis AB ialah timoma bercampur, yang mempunyai campuran gelendong dan sel epitelium bulat atau komponen limfositik dan epitelium.
Jenis B1 ialah timoma kortikal, terdiri daripada sel yang serupa dengan sel epitelium kelenjar dan korteksnya, serta kawasan yang serupa dengan medula timus.
Jenis B2 ialah timoma kortikal, tisu yang baru terbentuk mempunyai sel retikular epitelium yang membengkak dengan nukleus vesikular dan susunan sel T dan folikel sel B. Sel tumor boleh terkumpul berhampiran saluran timus.
Jenis B3 - timoma epitelium atau skuamoid; terdiri daripada sel epitelium poligonal yang tumbuh dengan atau tanpa atypia, serta limfosit bukan neoplastik. Ia dianggap sebagai karsinoma timik yang dibezakan dengan baik.
Jenis C - karsinoma timik dengan atypia histologi sel.
Apabila timoma berkelakuan agresif dan invasif, kadangkala ia dipanggil malignan.
Komplikasi dan akibatnya
Akibat dan komplikasi thymoma adalah disebabkan oleh keupayaan neoplasma ini untuk berkembang menjadi organ berdekatan, yang membawa kepada gangguan fungsi mereka.
Metastasis biasanya terhad kepada nodus limfa, pleura, perikardium, atau diafragma, dan metastasis extrathoracic (di luar dada) - ke tulang, otot rangka, hati, dinding perut - jarang berlaku.
Dengan kehadiran thymoma, pesakit mempunyai hampir empat kali ganda peningkatan risiko mendapat kanser, dan neoplasma malignan sekunder boleh ditemui di paru-paru, kelenjar tiroid, dan nodus limfa.
Di samping itu, thymoma - walaupun selepas reseksi lengkap - boleh berulang. Seperti yang ditunjukkan oleh amalan klinikal, kambuhan thymoma berlaku dalam 10-30% kes 10 tahun selepas penyingkiran.
Diagnostik timoma
Sebagai tambahan kepada anamnesis dan pemeriksaan, diagnostik thymoma termasuk pelbagai pemeriksaan. Ujian yang ditetapkan bertujuan untuk mengenal pasti penyakit yang berkaitan dan kehadiran sindrom paraneoplastik, serta menentukan kemungkinan penyebaran tumor. Ini adalah ujian darah klinikal umum dan lengkap, analisis untuk antibodi, tahap hormon tiroid dan hormon paratiroid, ACTH, dll. [ 6 ]
Diagnostik instrumental melibatkan visualisasi oleh X-ray dada mandatori (dalam unjuran langsung dan sisi), ultrasound dan tomografi yang dikira. Ia juga mungkin perlu untuk menjalankan MRI toraks atau PET (positron emission tomography).
Pada sinar-X, timoma kelihatan sebagai bayang-bayang bergaris bujur, sama rata atau sedikit beralun - ketumpatan lobular tisu lembut, sedikit beralih ke sisi berbanding bahagian tengah dada.
Pada CT, thymoma muncul sebagai pengumpulan besar tisu neoplastik di kawasan mediastinal.
Menggunakan biopsi aspirasi jarum halus (di bawah kawalan CT), sampel tisu tumor diperoleh untuk pemeriksaan histologi. Walaupun keupayaan untuk menentukan jenis neoplasma paling tepat hanya mungkin dengan histologi pasca operasi - selepas penyingkirannya: disebabkan oleh heterogeniti histologi thymomas, yang merumitkan klasifikasi mereka ke dalam jenis tertentu.
Diagnosis pembezaan
Diagnosis pembezaan harus mengambil kira kemungkinan pesakit mempunyai: thymomegali, hiperplasia thymic, thymolipoma, limfoma, bentuk nodular goiter retrosternal, sista perikardial atau tuberkulosis nodus limfa intrathoracic.
Siapa yang hendak dihubungi?
Rawatan timoma
Sebagai peraturan, rawatan tumor thymic epitelium peringkat I bermula dengan pembedahan untuk membuang timoma (dengan sternotomi median lengkap) dengan reseksi serentak timus - thymectomy. [ 7 ]
Rawatan pembedahan tumor peringkat II juga melibatkan pembuangan lengkap timus dengan kemungkinan terapi sinaran adjuvant (untuk tumor berisiko tinggi).
Pada peringkat IIIA-IIIB dan IVA, berikut digabungkan: pembedahan (termasuk penyingkiran metastasis dalam rongga pleura atau paru-paru) – sebelum atau selepas kursus kemoterapi atau radiasi. Kemoterapi perfusi, terapi sasaran dan sinaran boleh digunakan dalam kes di mana penyingkiran tumor tidak menghasilkan kesan yang diharapkan, atau tumor adalah invasif. [ 8 ]
Kemoterapi menggunakan Doxorubicin, Cisplatin, Vincristine, Sunitinib, Cyclophosphamide dan ubat anti-kanser yang lain. Kemoterapi diberikan kepada semua pesakit yang tidak boleh dibedah. [ 9 ], [ 10 ], [ 11 ]
Rawatan thymoma peringkat IVB dijalankan mengikut pelan individu, kerana cadangan umum belum dibangunkan.
Ramalan
Thymomas tumbuh dengan perlahan, dan peluang untuk sembuh adalah lebih tinggi apabila tumor dikesan pada peringkat awal.
Adalah jelas bahawa untuk thymomas peringkat III-IV, berbanding dengan tumor peringkat I-II, prognosisnya kurang baik. Menurut statistik dari American Cancer Society, jika kadar kelangsungan hidup lima tahun untuk peringkat I dianggarkan pada 100%, untuk peringkat II - pada 90%, maka untuk thymomas peringkat III adalah 74%, dan untuk peringkat IV - kurang daripada 25%.

