
Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
Anaplasmosis granulositik manusia
Pakar perubatan artikel itu
Ulasan terakhir: 12.07.2025
Anaplasmosis penyakit berjangkit adalah patologi yang boleh ditularkan, iaitu, yang disebarkan oleh serangga yang menghisap darah. Dalam kes ini, penyakit ini disebarkan oleh kutu ixodid, arthropoda yang sama yang juga boleh menghantar ensefalitis dan borreliosis bawaan kutu.
Anaplasmosis mempunyai simptom polimorfik dan ciri bermusim (terutamanya musim bunga-musim panas), dikaitkan dengan tempoh aktiviti kutu semula jadi. Orang yang dijangkiti tidak menyebarkan jangkitan, jadi hubungan dengannya tidak berbahaya bagi orang lain. [ 1 ]
Epidemiologi
Anaplasmosis pertama kali dilaporkan pada tahun 1994 oleh Chen et al. (J Clin Micro 1994; 32(3):589-595). Kes anaplasmosis telah dikenal pasti di seluruh dunia; di Amerika Syarikat, ia paling kerap dilaporkan di bahagian atas Midwest dan Timur Laut. Aktiviti penyakit juga telah dilaporkan di Eropah utara dan Asia Tenggara.[ 2 ],[ 3 ],[ 4 ],[ 5 ]
Di Rusia, jangkitan anaplasma melalui kutu berlaku dalam 5-20% (kebanyakan kes berlaku di wilayah Baikal dan Perm Krai). Di Belarus, kadar jangkitan berkisar antara 4 hingga 25% (kelaziman tertinggi direkodkan di hutan Belovezhskaya Pushcha). Di Ukraine dan Poland, kadar kelaziman adalah lebih kurang sama - 23%. Bilangan kes anaplasmosis di Amerika Syarikat yang dilaporkan kepada CDC terus meningkat sejak penyakit itu mula direkodkan, daripada 348 kes pada 2000 kepada puncak 5,762 kes pada 2017. Kes yang dilaporkan pada 2018 adalah jauh lebih rendah, tetapi meningkat kepada kira-kira 2017 pada 2019 dengan 5,655 kes. [ 6 ]
Anaplasmosis dicirikan oleh bermusimnya, yang sepadan dengan tempoh aktif kutu ixodid. Lonjakan jangkitan diperhatikan dari pertengahan musim bunga hingga akhir musim panas, atau lebih tepat lagi, dari April hingga awal September. Sebagai peraturan, anaplasma ditemui dalam zonaliti yang sama dengan jenis jangkitan lain yang disebarkan oleh kutu, khususnya, borrelia patogen. Telah ditentukan bahawa satu kutu ixodid secara serentak boleh membawa sehingga tujuh patogen penyakit virus dan mikrob. Itulah sebabnya lebih separuh daripada kes penyakit adalah jangkitan bercampur - lesi oleh beberapa patogen berjangkit pada masa yang sama, yang dengan ketara memburukkan hasil patologi. Dalam kebanyakan pesakit, anaplasmosis dikesan dalam kombinasi dengan borreliosis bawaan kutu atau ensefalitis, atau dengan ehrlichiosis monocytic. Dalam lebih daripada 80% kes, jangkitan bersama dengan anaplasmosis dan borreliosis diperhatikan.
Punca anaplasmosis
Ejen penyebab patologi berjangkit adalah anaplasma (nama penuh Anaplasma phagocytophilum) - bakteria intraselular terkecil. Apabila ia memasuki aliran darah manusia, ia menembusi ke dalam granulosit dan merebak ke semua bahagian badan.
Dalam keadaan semula jadi, anaplasma sering menetap di dalam badan tikus dan tikus, dan di kawasan yang didiami anjing, kucing, kuda dan haiwan lain boleh dijangkiti. Walau bagaimanapun, mereka tidak menimbulkan bahaya kepada orang: walaupun haiwan yang dijangkiti menggigit seseorang, jangkitan tidak berlaku. [ 7 ]
Bahaya bagi orang dari segi mengembangkan anaplasmosis adalah serangan oleh kutu ixodid, kerana semasa gigitan ia merembeskan air liur ke dalam luka, yang mengandungi anaplasma.
Bakteria yang menyebabkan anaplasmosis mempunyai diameter kurang daripada 1 mikron. Ia memasuki aliran darah sistemik bersama dengan cecair air liur serangga. Apabila ia masuk ke dalam tisu organ dalaman, patogen mengaktifkan proses keradangan. Bakteria mula membiak dengan cepat, yang membawa kepada penindasan sistem imun dan, sebagai akibatnya, penambahan penyakit berjangkit sekunder - mikrob, virus atau kulat.
Takungan utama ialah tikus berkaki putih Peromyscus leucopus; bagaimanapun, pelbagai jenis mamalia liar dan domestik telah dikenal pasti sebagai takungan. [ 8 ], [ 9 ] Kutu boleh menyebarkan jangkitan antara haiwan liar dan ternakan, terutamanya ungulates, anjing, tikus, dan juga burung yang berhijrah dengan kerap dan dengan itu memudahkan penghantaran patogen yang lebih luas. Anaplasma hidup dalam haiwan selama beberapa minggu, pada masa itu serangga yang sebelum ini tidak dijangkiti menjadi penyebar.
Faktor-faktor risiko
Kutu penghisap darah boleh membawa pelbagai jangkitan. Yang paling terkenal ialah ensefalitis bawaan kutu dan borreliosis, dan patogen seperti anaplasma telah diasingkan hanya beberapa dekad yang lalu.
Risiko jangkitan anaplasma bergantung pada jumlah bilangan kutu di kawasan tertentu, peratusan serangga yang dijangkiti, dan tingkah laku manusia. Di kawasan yang mempunyai risiko anaplasmosis yang tinggi, bahaya terutamanya mengancam mereka yang berehat atau bekerja di hutan, ladang hutan, dan kawasan taman - contohnya, kategori risiko khas termasuk pemburu, nelayan, pemetik cendawan, hutan, pelancong, petani, anggota tentera, dsb.
Kutu ixodid sensitif kepada iklim: mereka memilih untuk tinggal di kawasan dengan kelembapan sederhana atau banyak, hujan yang kerap, atau dilitupi oleh belukar yang banyak, di mana tahap kelembapan boleh dikekalkan pada sekitar 80%. Keutamaan serangga adalah hutan luruh dan campuran, kawasan lapang, hutan padang rumput, taman, dataran dan taman. Sejak beberapa tahun kebelakangan ini, arthropoda penghisap darah telah merebak agak meluas ke kawasan tanah tinggi dan utara. [ 10 ]
Patogenesis
Anaplasmosis disebarkan apabila kutu menyerang semasa menghisap darah. Dalam persekitaran kutu, jangkitan ditularkan dari wanita kepada anak, yang menyebabkan peredaran berterusan patogen. Laluan hubungan penghantaran anaplasma (melalui kerosakan kulit), serta laluan pencernaan (apabila mengambil susu, daging) belum terbukti.
Orang ramai paling terdedah kepada serangan kutu pada musim bunga dan musim panas, apabila aktiviti serangga memuncak. Masa mula musim kutu berbeza-beza, bergantung pada keadaan cuaca. Sekiranya musim bunga hangat dan awal, maka arthropoda mula "memburu" pada akhir bulan Mac, dengan ketara meningkatkan aktiviti mereka pada separuh kedua musim panas disebabkan oleh pengumpulan sejumlah besar bakteria.
Serangga aktif hampir sepanjang masa, tetapi dalam cuaca panas yang cerah, keagresifan tertinggi mereka diperhatikan dari pukul lapan hingga sebelas pagi, kemudian secara beransur-ansur berkurangan dan meningkat semula dari pukul lima hingga lapan petang. Dalam cuaca mendung, aktiviti harian kutu adalah lebih kurang sama. Perlahan aktiviti diperhatikan dalam keadaan panas dan semasa hujan lebat.
Serangga yang menghisap darah kebanyakannya hidup secara besar-besaran, kurang kerap di hutan kecil, tali pinggang hutan dan hutan padang rumput. Kutu lebih biasa di tempat lembap, di lurah hutan, belukar, berhampiran sungai dan laluan. Mereka juga tinggal di bandar: di tebing sungai, di rizab alam semula jadi, serta taman dan dataran, dan mereka merasakan pendekatan objek hidup dengan bau dari jarak 10 meter.
Kutu melalui beberapa peringkat perkembangan: telur, larva, nimfa, dewasa. Untuk memastikan perjalanan normal semua peringkat, darah haiwan berdarah panas diperlukan, jadi kutu itu rajin mencari "pemenang roti": ia boleh menjadi haiwan hutan kecil atau burung, serta haiwan besar atau ternakan. Dalam proses menghisap darah, kutu "berkongsi" bakteria dengan haiwan itu, akibatnya ia menjadi takungan jangkitan tambahan. Sejenis peredaran bakteria diperoleh: dari kutu kepada makhluk hidup, dan kembali ke kutu lagi. Selain itu, sel-sel bakteria juga boleh merebak daripada serangga kepada anak-anaknya. [ 11 ]
Jangkitan orang berlaku dengan cara yang boleh ditularkan melalui gigitan kutu. Patogen memasuki tubuh manusia melalui kulit yang digigit dan menembusi aliran darah, dan kemudian ke dalam pelbagai organ dalaman, termasuk yang jauh, yang menyebabkan gambaran klinikal anaplasmosis.
Anaplasma "menjangkiti" granulosit, terutamanya neutrofil matang. Seluruh koloni bakteria morula terbentuk di dalam sitosol leukosit. Selepas jangkitan, patogen menembusi sel, mula membiak dalam vakuol sitoplasma dan kemudian meninggalkan sel ini. Mekanisme patologi perkembangan penyakit disertai oleh kerosakan pada makrofaj splenik, serta sel-sel hati dan sumsum tulang, nodus limfa dan struktur lain, di mana tindak balas keradangan mula berkembang. Terhadap latar belakang kerosakan leukosit dan perkembangan proses keradangan, sistem imun badan ditindas, yang bukan sahaja memburukkan keadaan, tetapi juga menyumbang kepada kemunculan jangkitan sekunder dari mana-mana asal. [ 12 ]
Gejala anaplasmosis
Dengan anaplasmosis, seseorang boleh memerhatikan gejala yang luas dengan keparahan yang berbeza-beza, yang bergantung kepada ciri-ciri perjalanan penyakit. Tanda-tanda pertama muncul pada penghujung tempoh inkubasi terpendam, yang berlangsung dari beberapa hari hingga beberapa minggu (biasanya kira-kira dua minggu), jika dikira dari saat bakteria memasuki aliran darah manusia. [ 13 ]
Dalam kes ringan, gambaran klinikal adalah serupa dengan ARVI biasa - jangkitan virus pernafasan akut. Gejala berikut adalah tipikal:
- kemerosotan mendadak dalam kesihatan;
- peningkatan suhu kepada 38.5°C;
- demam;
- perasaan lemah yang kuat;
- kehilangan selera makan, dispepsia;
- sakit di kepala, otot, sendi;
- kadang-kadang – rasa sakit dan kekeringan di tekak, batuk, ketidakselesaan di kawasan hati.
Dalam kes sederhana, keterukan gejala lebih jelas. Gejala berikut ditambah kepada yang di atas:
- pening dan tanda-tanda neurologi lain;
- kerap muntah;
- kesukaran bernafas;
- penurunan diuresis harian (kemungkinan perkembangan anuria);
- bengkak tisu lembut;
- memperlahankan degupan jantung, penurunan tekanan darah;
- ketidakselesaan di kawasan hati.
Sekiranya pesakit mengalami kekurangan imun, maka terhadap latar belakang ini anaplasmosis amat teruk. Gejala berikut hadir:
- suhu meningkat secara berterusan, tanpa normalisasi selama beberapa minggu;
- tanda-tanda neurologi yang jelas, selalunya dengan gambaran kerosakan otak umum (kesedaran terjejas - dari kelesuan kepada keadaan koma), sawan umum;
- peningkatan pendarahan, perkembangan pendarahan dalaman (darah dalam najis dan air kencing, muntah berdarah);
- gangguan irama jantung.
Manifestasi penglibatan sistem saraf periferi termasuk plexopathy brachial, palsi saraf kranial, polineuropati demielinasi, dan palsi saraf muka dua hala. Pemulihan fungsi neurologi mungkin mengambil masa beberapa bulan.[ 14 ],[ 15 ],[ 16 ]
Tanda-tanda pertama
Sejurus selepas tempoh inkubasi, yang berlangsung secara purata 5-22 hari, gejala pertama muncul:
- peningkatan mendadak dalam suhu (suhu demam);
- sakit kepala;
- keletihan yang teruk, kelemahan;
- pelbagai manifestasi dispepsia: dari sakit di perut dan kawasan hati hingga muntah yang teruk;
- penurunan tekanan darah, pening;
- peningkatan peluh.
Gejala seperti sakit dan terbakar di tekak, batuk tidak dijumpai pada semua pesakit, tetapi tidak dikecualikan. Seperti yang anda lihat, gambaran klinikal tidak spesifik dan agak menyerupai mana-mana jangkitan pernafasan virus, termasuk influenza. Oleh itu, terdapat kebarangkalian tinggi untuk membuat diagnosis yang salah. Anaplasmosis boleh disyaki jika pesakit menunjukkan gigitan kutu baru-baru ini. [ 17 ]
Anaplasmosis pada kanak-kanak
Jika pada orang dewasa anaplasmosis ditularkan melalui gigitan kutu, maka pada kanak-kanak terdapat cara lain untuk menghantar jangkitan - dari ibu kepada janin. Penyakit ini dicirikan oleh suhu tinggi, sakit kepala dan otot, degupan jantung yang perlahan dan penurunan tekanan darah.
Gambar klinikal anaplasmosis paling kerap diwakili oleh bentuk sederhana hingga teruk, bagaimanapun, jenis perkembangan sedemikian adalah ciri terutamanya pesakit dewasa. Kanak-kanak menderita penyakit berjangkit terutamanya dalam bentuk ringan. Hanya dalam beberapa kes, kanak-kanak mengalami hepatitis anikterik dengan peningkatan aktiviti transaminase. Lebih jarang, kerosakan buah pinggang diperhatikan dengan perkembangan hypoisosthenuria, proteinuria dan erythrocyturia, serta peningkatan tahap kreatinin dan urea dalam darah. Dalam kes terpencil, patologi rumit oleh kejutan toksik berjangkit, kegagalan buah pinggang akut, sindrom gangguan pernafasan akut, meningoencephalitis. [ 18 ]
Rawatan penyakit pada zaman kanak-kanak, serta pada orang dewasa, adalah berdasarkan mengambil Doxycycline. Secara amnya diterima bahawa ubat ini ditetapkan kepada kanak-kanak dari umur 12 tahun. Walau bagaimanapun, terdapat kes rawatan awal dengan Doxycycline - khususnya, dari umur 3-4 tahun. Dos dipilih secara individu.
Tahap
Terdapat tiga peringkat perkembangan anaplasmosis: akut, subklinikal dan kronik.
Tahap akut dicirikan oleh turun naik suhu kepada nilai yang tinggi (40-41°C), penurunan berat badan yang tajam dan kelemahan, sesak nafas jenis dyspnea, nodus limfa yang diperbesar, rupa rinitis purulen dan konjunktivitis, dan limpa yang diperbesarkan. Sesetengah pesakit mengalami peningkatan sensitiviti yang disebabkan oleh kerengsaan meninges, serta sawan, kekejangan otot, poliartritis, dan lumpuh saraf kranial. [ 19 ]
Tahap akut secara beransur-ansur berubah menjadi peringkat subklinikal, di mana anemia, trombositopenia, leukopenia (dalam beberapa kes, leukositosis) diperhatikan. Kemudian, selepas kira-kira 1.5 hingga 4 bulan (walaupun tanpa rawatan), sama ada pemulihan atau peringkat kronik penyakit seterusnya mungkin berlaku. Ia dicirikan oleh anemia, trombositopenia, edema, dan penambahan patologi berjangkit sekunder. [ 20 ]
Borang
Bergantung pada keamatan gejala, jenis anaplasmosis berikut dibezakan:
- terpendam, tanpa gejala (subklinikal);
- nyata (eksplisit).
Bergantung kepada keparahan penyakit berjangkit, kes ringan, sederhana dan teruk dibezakan.
Di samping itu, perbezaan dibuat antara platelet dan anaplasmosis granulositik, bagaimanapun, kerosakan platelet adalah ciri hanya berkaitan dengan perubatan veterinar, kerana ia ditemui terutamanya dalam kucing dan anjing. [ 21 ]
Anaplasma adalah patogen bukan sahaja pada manusia, tetapi juga pada anjing, lembu, kuda dan spesies haiwan lain. Anaplasmosis bawaan kutu pada manusia boleh ditemui hampir di mana-mana di dunia, kerana pembawa penyakit - kutu - tinggal di kedua-dua negara Eropah dan Asia.
Anaplasmosis lembu dan haiwan ternakan lain adalah penyakit yang telah lama diketahui, yang pertama kali diterangkan pada abad ke-18: ia kemudiannya dipanggil demam kutu, ia menjejaskan terutamanya kambing, anak lembu dan biri-biri. Kewujudan anaplasmosis granulositik pada kuda telah disahkan secara rasmi pada tahun 1969, dan pada anjing - pada tahun 1982. [ 22 ] Selain kutu, lalat kuda, lalat menyengat, midges, penghisap darah biri-biri, dan lalat hitam boleh menjadi pembawa jangkitan.
Anaplasmosis pada biri-biri dan haiwan ternakan lain ditunjukkan oleh tanda-tanda awal berikut:
- peningkatan mendadak dalam suhu;
- kekuningan tisu mukus akibat lebihan bilirubin dalam aliran darah;
- kesukaran bernafas, pernafasan berat, tanda-tanda hipoksia;
- degupan jantung yang cepat;
- penurunan berat badan yang cepat;
- kehilangan selera makan;
- sikap tidak peduli, kelesuan;
- gangguan pencernaan;
- penurunan dalam hasil susu;
- edema (dewlap dan anggota badan);
- batuk.
Jangkitan haiwan selalunya ditentukan oleh gangguan makan. Oleh itu, individu yang sakit, akibat metabolisme terjejas, cuba rasa dan mengunyah objek yang tidak boleh dimakan. Kegagalan metabolik, penindasan proses pengurangan pengoksidaan membawa kepada gangguan hematopoiesis, penurunan tahap hemoglobin dalam darah, dan perkembangan hipoksia. Keracunan memerlukan perkembangan tindak balas keradangan, edema dan pendarahan diperhatikan. Diagnosis yang betul dan preskripsi rawatan yang tepat pada masanya memainkan peranan penting dalam prognosis patologi. [ 23 ]
Sebilangan besar bukan sahaja haiwan domestik tetapi juga haiwan liar boleh bertindak sebagai takungan untuk agen penyebab anaplasmosis. Pada masa yang sama, anjing, kucing, dan juga manusia sendiri adalah hos yang tidak disengajakan yang tidak memainkan peranan sebagai penghantar jangkitan kepada makhluk hidup lain.
Anaplasmosis dalam kucing adalah yang paling jarang - hanya dalam kes terpencil. Haiwan menjadi mudah letih, cenderung untuk mengelakkan sebarang aktiviti, kebanyakannya berehat, dan boleh dikatakan tidak makan. Jaundis sering berkembang.
Anaplasmosis pada anjing juga tidak mempunyai gejala khusus. Kemurungan, demam, pembesaran hati dan limpa, kepincangan diperhatikan. Terdapat penerangan tentang batuk, muntah dan cirit-birit pada haiwan. Perlu diperhatikan bahawa di Amerika Utara patologi mempunyai kursus yang paling ringan, manakala di negara-negara Eropah hasil yang membawa maut sering diperhatikan.
Bagi kebanyakan haiwan, prognosis untuk anaplasmosis adalah baik, dengan syarat terapi antibiotik diberikan tepat pada masanya. Gambar darah menjadi stabil dalam masa 2 minggu dari permulaan terapi. Hasil maut di kalangan anjing dan kucing belum diterangkan. Kursus patologi yang lebih kompleks diperhatikan dengan jangkitan gabungan, apabila anaplasma digabungkan dengan patogen lain yang dihantar semasa gigitan kutu. [ 24 ]
Komplikasi dan akibatnya
Sekiranya pesakit dengan anaplasmosis tidak mendapatkan rawatan perubatan, atau rawatan pada mulanya ditetapkan secara tidak betul, risiko komplikasi meningkat dengan ketara. Malangnya, ini berlaku agak kerap, dan bukannya jangkitan rickettsial, pesakit mula dirawat untuk jangkitan virus pernafasan akut, influenza, atau bronkitis akut. [ 25 ]
Adalah penting untuk memahami bahawa komplikasi penyakit berjangkit boleh benar-benar berbahaya, kerana ia sering membawa kepada akibat yang serius, dan juga kematian pesakit. Antara komplikasi yang paling biasa adalah seperti berikut:
- jangkitan tunggal;
- kegagalan buah pinggang;
- kerosakan sistem saraf pusat;
- kegagalan jantung, miokarditis;
- aspergillosis pulmonari, kegagalan pernafasan;
- kejutan toksik berjangkit;
- radang paru-paru atipikal;
- koagulopati, pendarahan dalaman;
- meningoensefalitis.
Ini adalah yang paling biasa, tetapi tidak semua akibat yang diketahui yang boleh berkembang akibat anaplasmosis. Sudah tentu, terdapat kes pemulihan spontan penyakit ini, yang tipikal untuk orang yang mempunyai imuniti yang baik dan kuat. Walau bagaimanapun, jika pertahanan imun terjejas - contohnya, jika seseorang baru-baru ini sakit atau menderita penyakit kronik, atau telah mengambil terapi imunosupresan, atau telah menjalani pembedahan, maka perkembangan komplikasi pada pesakit sedemikian adalah lebih daripada mungkin. [ 26 ]
Hasil yang paling tidak menguntungkan mungkin kematian pesakit akibat kegagalan beberapa organ.
Diagnostik anaplasmosis
Peranan penting dalam mendiagnosis anaplasmosis dimainkan dengan mengumpul anamnesis epidemiologi. Doktor mesti memberi perhatian kepada detik-detik seperti gigitan kutu, tinggal pesakit di kawasan endemik berjangkit, lawatannya ke hutan dan taman hutan sepanjang bulan lalu. Maklumat epidemiologi yang diperoleh dalam kombinasi dengan gejala sedia ada membantu untuk mendapatkan orientasi dan menjalankan diagnostik ke arah yang betul. Perubahan dalam gambar darah memberikan bantuan tambahan, tetapi momen diagnostik utama adalah kajian makmal.
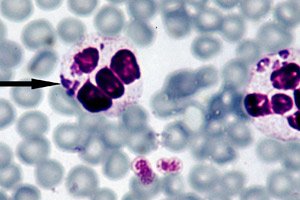
Cara yang paling berkesan untuk mendiagnosis anaplasmosis dianggap sebagai mikroskop medan gelap langsung, intipatinya adalah visualisasi struktur embrio - morulae - dalam neutrofil, semasa mikroskop cahaya sapuan darah nipis yang diwarnai dengan Romanovsky-Giemsa. Morula yang kelihatan terbentuk kira-kira dari hari ketiga hingga ketujuh selepas pengenalan bakteria. Kaedah penyelidikan yang agak mudah juga mempunyai kelemahan tertentu, kerana ia menunjukkan kecekapan yang tidak mencukupi pada tahap rendah anaplasma dalam darah. [ 27 ]
Pemeriksaan klinikal am dan, khususnya, kiraan darah lengkap menunjukkan leukopenia dengan pergeseran kiri dalam formula leukosit, peningkatan sederhana dalam ESR. Ramai pesakit mengalami anemia dan pansitopenia.
Analisis air kencing am mendedahkan hypoisosthenuria, hematuria, dan proteinuria.
Biokimia darah menunjukkan peningkatan aktiviti ujian hati (AST, ALT), LDH, peningkatan tahap urea, kreatinin dan protein C-reaktif.
Antibodi kepada anaplasmosis ditentukan oleh kaedah tindak balas serologi (ELISA). Diagnostik adalah berdasarkan penentuan dinamik titer antibodi khusus kepada antigen bakteria. Antibodi IgM awal muncul dari hari kesebelas penyakit ini, mencapai jumlah puncak dari hari ke-12 hingga ke-17. Kemudian bilangan mereka berkurangan. Antibodi IgG boleh dikesan pada hari pertama proses berjangkit: kepekatannya secara beransur-ansur meningkat, dan tahap puncak berlaku pada 37-39 hari. [ 28 ]
PCR untuk anaplasmosis adalah kaedah diagnostik langsung kedua paling biasa yang mengesan DNA anaplasma. Biomaterial untuk analisis PCR ialah plasma darah, pecahan leukosit, cecair serebrospinal. Ia juga mungkin untuk memeriksa semak, jika ada.
Diagnostik instrumental melibatkan prosedur berikut:
- Pemeriksaan X-ray paru-paru (gambar bronkitis atau radang paru-paru, nodus limfa yang diperbesarkan);
- elektrokardiografi (gambar pengaliran terjejas);
- pemeriksaan ultrabunyi organ perut (hati yang diperbesarkan, tisu hati yang diubah suai).
Diagnosis pembezaan
Pembezaan pelbagai penyakit rickettsial endemik dilakukan dengan mengambil kira tanda klinikal dan epidemiologi. Adalah penting untuk memberi perhatian kepada data epidemiologi yang tipikal untuk kebanyakan rikettsiosis endemik (perjalanan ke tumpuan endemik, bermusim, serangan kutu, dll.), serta gejala seperti ketiadaan kesan utama, pembesaran nodus limfa serantau, dan ketiadaan ruam.
Dalam sesetengah kes, anaplasmosis mungkin menyerupai tifus wabak dengan kursus sederhana, serta bentuk ringan penyakit Bril. Dalam tipus, gejala neurologi lebih ketara, ruam roseolous-petechial hadir, terdapat gejala Chiari-Avtsyn dan Govorov-Godelier, takikardia, Rosenberg enanthem, dan lain-lain [ 29 ]
Adalah penting untuk membezakan anaplasmosis daripada selesema dan ARVI tepat pada masanya. Dengan selesema, tempoh demam adalah pendek (3-4 hari), sakit kepala tertumpu di kawasan superciliary dan temporal. Gejala catarrhal hadir (batuk, hidung berair), tidak ada pembesaran hati.
Satu lagi penyakit yang memerlukan pembezaan ialah leptospirosis. Patologi dicirikan oleh kesakitan teruk pada otot betis, skleritis, degupan jantung yang cepat, leukositosis neutrofilik. Leptospirosis yang teruk dicirikan oleh jaundis sklera dan kulit, sindrom meningeal, perubahan cecair serebrospinal jenis meningitis serous. Diagnosis ditubuhkan dengan menentukan leptospira dalam aliran darah dan air kencing, serta tindak balas aglutinasi dan lisis yang positif.
Demam denggi dicirikan oleh lengkung suhu dua gelombang, sakit sendi yang teruk, perubahan tipikal dalam gaya berjalan, dan takikardia awal. Dengan gelombang kedua, ruam gatal muncul, diikuti dengan mengelupas. Diagnosis adalah berdasarkan pengasingan virus.
Brucellosis dicirikan oleh demam beralun, berpeluh banyak, arthralgia dan myalgia yang berhijrah, micropolyadenitis dengan kerosakan berikutnya pada sistem muskuloskeletal, sistem saraf dan genitouriner. [ 30 ]
Ehrlichiosis dan anaplasmosis adalah dua jangkitan rickettsial yang mempunyai banyak persamaan dalam perjalanan klinikal mereka. Penyakit selalunya bermula secara akut, seperti jangkitan virus akut. Gejala tidak spesifik termasuk peningkatan suhu yang kuat dengan menggigil, lemah, sakit otot, loya dan muntah, batuk dan sakit kepala. Walau bagaimanapun, ruam kulit tidak tipikal untuk anaplasmosis, tidak seperti ehrlichiosis, yang dicirikan oleh unsur papular atau petechial pada bahagian kaki dan batang.
Kedua-dua anaplasmosis dan ehrlichiosis boleh menjadi rumit oleh pembekuan intravaskular yang disebarkan, kegagalan organ berbilang, sindrom sawan, dan perkembangan keadaan koma. Kedua-dua penyakit diklasifikasikan sebagai jangkitan dengan kursus kompleks yang dikaitkan dengan peningkatan risiko kematian pada orang yang mengalami kekurangan imun. Perkembangan proses berjangkit amat berbahaya pada pesakit yang sebelum ini telah mengambil rawatan imunosupresan, telah menjalani pembedahan untuk membuang limpa, atau pada pesakit yang dijangkiti HIV.
Ujian serologi dan PCR memainkan peranan pembezaan utama dalam mendiagnosis anaplasmosis atau ehrlichiosis. Kemasukan sitoplasma dikesan dalam monosit (dalam ehrlichiosis) atau granulosit (dalam anaplasmosis).
Borreliosis dan anaplasmosis mempunyai kelaziman endemik biasa, berkembang selepas gigitan kutu ixodid, tetapi gambaran klinikal jangkitan ini berbeza. Dengan borreliosis, tindak balas keradangan kulit tempatan diperhatikan di tapak gigitan, yang dipanggil erythema migrans bawaan kutu, walaupun perjalanan penyakit eritematous juga mungkin. Apabila borrelia merebak ke seluruh badan, sistem muskuloskeletal, sistem saraf dan kardiovaskular, dan kulit terjejas. Kepincangan, kelesuan, dan disfungsi jantung adalah ciri. Kira-kira enam bulan selepas jangkitan, kerosakan sendi yang teruk berlaku, dan sistem saraf menderita. Diagnostik dikurangkan kepada penggunaan kaedah ELISA, PCR, dan immunoblotting. [ 31 ]
Siapa yang hendak dihubungi?
Rawatan anaplasmosis
Rawatan utama untuk anaplasmosis ialah terapi antibiotik. Bakteria sensitif terhadap ubat antibakteria tetracycline, jadi pilihan sering jatuh pada Doxycycline, yang pesakit mengambil secara lisan pada 100 mg dua kali sehari. Tempoh rawatan adalah dari 10 hari hingga tiga minggu. [ 32 ]
Sebagai tambahan kepada ubat tetrasiklin, anaplasma juga sensitif terhadap amfenikol, khususnya, kepada Levomycetin. Walau bagaimanapun, penggunaan antibiotik ini tidak digalakkan oleh pakar, yang dikaitkan dengan kesan sampingan ubat yang jelas: semasa rawatan, pesakit mengalami granulositopenia, leukopenia, trombositopenia. [ 33 ]
Pesakit wanita semasa mengandung dan penyusuan ditetapkan Amoxicillin atau penisilin yang dilindungi dalam dos individu.
Sekiranya antibiotik ditetapkan dalam masa tiga hari selepas gigitan kutu, maka kursus terapi yang dipendekkan dijalankan - selama seminggu. Jika anda menghubungi doktor kemudian, rejimen rawatan penuh digunakan.
Di samping itu, terapi simptomatik dijalankan, di mana kumpulan ubat berikut boleh ditetapkan:
- ubat anti-radang nonsteroid;
- hepatoprotektor;
- produk multivitamin;
- antipiretik;
- ubat penahan sakit;
- ubat untuk pembetulan gangguan bersamaan sistem pernafasan, kardiovaskular, dan saraf.
Keberkesanan klinikal terapi dinilai berdasarkan keputusannya: tanda-tanda positif termasuk penurunan keterukan dan kehilangan gejala, menormalkan dinamika gangguan dalam kajian makmal dan instrumental, dan perubahan dalam titer antibodi khusus kepada anaplasma. Sekiranya perlu, ubat diganti dan kursus rawatan berulang ditetapkan.
Ubat-ubatan
Rejimen rawatan yang paling biasa digunakan untuk anaplasmosis ialah:
- Doxycycline atau analog larutnya Unidox Solutab – 100 mg dua kali sehari;
- Amoxicillin (seperti yang ditunjukkan, atau jika mustahil untuk menggunakan Doxycycline) - 500 mg tiga kali sehari;
- Dalam kes anaplasmosis yang teruk, ubat yang optimum dianggap sebagai Ceftriaxone dalam jumlah 2 g intravena sekali sehari.
Persediaan penisilin, sefalosporin generasi kedua dan ketiga, dan makrolid juga boleh dianggap sebagai antibiotik alternatif.
Oleh kerana penggunaan antibiotik untuk anaplasmosis biasanya jangka panjang, akibat terapi sedemikian boleh sangat berbeza: selalunya, kesan sampingan dinyatakan dalam gangguan pencernaan, ruam kulit. Selepas tamat kursus rawatan, satu set langkah semestinya ditetapkan untuk menghapuskan akibat tersebut dan memulihkan fungsi sistem pencernaan yang mencukupi.
Akibat terapi antibiotik yang paling biasa ialah dysbacteriosis usus, yang berkembang akibat kesan menyedihkan ubat antibakteria pada kedua-dua mikroorganisma patogen dan mikroflora semula jadi dalam badan. Untuk memulihkan mikroflora sedemikian, doktor menetapkan probiotik dan eubiotik.
Sebagai tambahan kepada dysbacteriosis, terapi antibiotik yang berpanjangan boleh menyumbang kepada perkembangan jangkitan kulat. Sebagai contoh, kandidiasis mulut dan faraj sering berkembang.
Satu lagi kesan sampingan yang mungkin adalah alahan, yang boleh terhad (ruam, rinitis) atau kompleks (kejutan anaphylactic, edema Quincke). Keadaan sedemikian memerlukan pemberhentian segera (penggantian) ubat dan langkah antialahan kecemasan, menggunakan antihistamin dan glukokortikoid.
Bersama dengan terapi antibiotik, ubat simptomatik ditetapkan. Oleh itu, dalam kes suhu tinggi, mabuk teruk, penyelesaian detoksifikasi digunakan, dalam kes edema - dehidrasi, dalam kes neuritis, arthritis dan sakit sendi - ubat anti-radang bukan steroid dan fisioterapi. Pesakit dengan gambar kerosakan kardiovaskular ditetapkan Asparkam atau Panangin 500 mg tiga kali sehari, Riboxin 200 mg 4 kali sehari.
Jika keadaan kekurangan imun dikesan, Timalin ditunjukkan pada 10-30 mg setiap hari selama dua minggu. Bagi pesakit yang mengalami manifestasi autoimun - contohnya, dengan arthritis berulang - Delagil disyorkan pada 250 mg setiap hari dalam kombinasi dengan ubat anti-radang bukan steroid.
Terapi vitamin melibatkan penggunaan ubat yang mengandungi vitamin C dan E.
Selain itu, agen vaskular (asid Nikotinik, Complamin) termasuk dalam rejimen rawatan. Untuk memudahkan penembusan ubat antibakteria ke dalam sistem saraf pusat, pesakit diberi Euphyllin, larutan glukosa, serta ubat untuk mengoptimumkan peredaran otak dan nootropik (Piracetam, Cinnarizine).
Dalam kes kronik penyakit ini, rawatan immunocorrective ditunjukkan.
Pencegahan
Pembawa anaplasmosis hidup di atas tanah, tetapi boleh memanjat rumput dan semak yang tinggi sehingga 0.7 m tinggi dan menunggu di sana untuk pembawa yang berpotensi. Serangan kutu boleh dikatakan tidak dirasai oleh seseorang, jadi orang sering tidak memberi perhatian kepada gigitan.
Untuk tujuan pencegahan, disyorkan untuk memakai pakaian yang boleh melindungi daripada serangan serangga, dan jika perlu, gunakan penghalau khas. Selepas setiap berjalan kaki (terutamanya di dalam hutan), anda harus memeriksa seluruh badan anda: jika kutu ditemui, ia mesti dikeluarkan dengan segera. Prosedur penyingkiran dijalankan menggunakan pinset atau penyepit runcing, menggenggam arthropod sedekat mungkin dengan kawasan yang bersebelahan dengan permukaan kulit. Ia mesti ditarik keluar dengan berhati-hati, dengan gerakan menggoncang dan memusing, cuba memastikan bahagian badan kutu tidak tercabut dan tidak kekal di dalam luka. Untuk mengelakkan jangkitan, adalah penting untuk merawat kawasan yang digigit dengan antiseptik pada akhir prosedur.
Bagaimanapun, walaupun tinggal sebentar di tali pinggang hutan, adalah perlu untuk memeriksa kulit, dan bukan sahaja di tempat yang kelihatan: adalah penting untuk memeriksa lipatan kulit, kerana serangga sering berusaha untuk kawasan yang mempunyai kelembapan yang tinggi pada badan - contohnya, di ketiak dan pangkal paha, di bawah kelenjar susu, pada lipatan lengan dan kaki. Pada kanak-kanak, antara lain, adalah penting untuk memeriksa dengan teliti kepala dan leher, kawasan di belakang telinga. [ 34 ]
Sebelum memasuki apartmen, dinasihatkan untuk memeriksa barang dan pakaian, kerana serangga boleh dibawa masuk walaupun dalam beg atau kasut.
Untuk mengelakkan jangkitan dengan anaplasmosis, disyorkan:
- elakkan berjalan di tempat di mana serangga penghisap darah boleh hidup;
- mempunyai pemahaman tentang cara membuang kutu dengan betul dan tanda-tanda pertama jangkitan anaplasmosis;
- Jika perlu, pastikan anda menggunakan penghalau serangga;
- Untuk berjalan di hutan dan taman, pakai pakaian yang sesuai (lengan panjang, buku lali dan kaki bertutup).
Ramalan
Bagi kebanyakan pesakit dengan anaplasmosis, prognosis dinilai sebagai positif. Sebagai peraturan, kira-kira 50% pesakit memerlukan rawatan pesakit dalam. Dalam sesetengah orang yang dijangkiti, penyakit itu sembuh dengan sendirinya, tetapi beberapa gejala yang menyakitkan hilang hanya selepas beberapa waktu - dalam masa beberapa bulan.
Prognosis yang semakin teruk diperhatikan dengan perkembangan komplikasi hematologi dan neurologi, yang tipikal untuk pesakit dengan keadaan kekurangan imun, penyakit hati dan buah pinggang kronik. Kematian adalah agak rendah. [ 35 ]
Secara umum, kursus dan hasil patologi bergantung pada diagnosis yang betul, pentadbiran ubat antibakteria dan gejala yang tepat pada masanya. Dalam kes sederhana dan teruk, pesakit ditempatkan di hospital penyakit berjangkit. Adalah penting untuk menyediakan pesakit dengan rehat, kebersihan dan pemakanan yang baik. Semasa tempoh peningkatan suhu dan demam, diet pesakit harus sangat lembut, secara mekanikal dan kimia dan haba, meminimumkan produk yang menyebabkan penapaian dan pembusukan dalam usus. Pada masa yang sama, makanan harus tinggi kalori. Rehat katil perlu diperhatikan sehingga suhu kembali normal, ditambah beberapa hari lagi. Adalah penting untuk menggunakan agen etiotropik yang berkesan yang meningkatkan kereaktifan khusus dan tidak spesifik badan.
Sekiranya pesakit lewat dirawat atau tidak dirawat dengan betul, penyakit itu mungkin menjadi kronik. Orang yang mempunyai anaplasmosis tertakluk kepada pemerhatian perubatan dinamik selama 12 bulan. Pemerhatian melibatkan pemeriksaan biasa oleh pakar penyakit berjangkit, ahli terapi, dan, jika perlu, pakar neurologi. [ 36 ]
Lembu yang mempunyai anaplasmosis menjadi kebal buat sementara waktu terhadap jangkitan. Tetapi imuniti ini tidak bertahan lama: kira-kira empat bulan. Sekiranya wanita hamil menghidap penyakit tersebut, keturunannya akan mempunyai imuniti yang lebih lama terhadap jangkitan kerana kehadiran antibodi dalam darah. Sekiranya anak dijangkiti, penyakit itu akan menjadi lebih ringan.

