
Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
Babesiosis pada manusia - penyakit berbahaya tetapi boleh dirawat
Pakar perubatan artikel itu
Ulasan terakhir: 04.07.2025
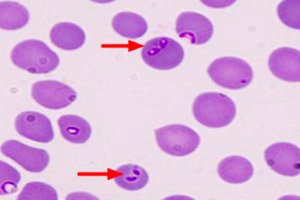
Di antara penyakit zoonotik protozoa, babesiosis pada manusia tidak begitu dikenali sebagai, contohnya, malaria atau leishmaniasis.
Walaupun parasitologi menemui patogennya pada haiwan pada akhir abad ke-19. Dan doktor penyakit berjangkit menjadi yakin tentang kemungkinan menjangkiti orang pada pertengahan abad yang lalu. Dan dalam Klasifikasi Penyakit Antarabangsa (ICD-10), penyakit menular akut ini diberi kod B60.0.
Epidemiologi
Menurut statistik yang disediakan oleh Persatuan Penyakit Berjangkit Antarabangsa, kes babesiosis pada manusia jarang direkodkan di Eropah: sejak 1957, apabila kes pertama dikesan secara tidak sengaja (dalam masa itu Yugoslavia), tidak lebih daripada empat dozen kes telah didaftarkan secara rasmi, terutamanya di Ireland, Great Britain dan Perancis. Perlu diperhatikan bahawa semua pesakit mempunyai sejarah splenektomi.
Juga, kes terpencil dengan gambaran klinikal yang jelas telah didaftarkan di Mexico, Columbia, Afrika Selatan, Mesir, Korea, China dan Jepun. Kebanyakan pesakit berusia lebih 45-50 tahun.
Dalam hampir 20-25% pesakit, babesiosis digabungkan dengan penyakit Lyme.
Insiden global babesiosis manusia telah meningkat dari semasa ke semasa. Sebagai contoh, tiada babesiosis manusia endemik di China, tetapi sejak tiga dekad yang lalu, pesakit dengan penyakit itu telah muncul dengan kekerapan yang semakin meningkat.
Menurut data rasmi dari Pusat Kesihatan Global (CDC), terdapat 5,542 kes babesiosis pada manusia di Amerika Syarikat dari 2011 hingga 2014.
Punca babesiosis
Satu-satunya punca babesiosis pada manusia adalah pencerobohan, iaitu kemasukan ke dalam badan pelbagai jenis protozoa seperti Babesia divergens dan Babesia microti atau babesia, yang tergolong dalam jenis Apicomplexa (atau Sporozoea), genus Plasmodium, ordo Piroplasmidae.
Subspesies pertama diedarkan di benua Eropah dan di Asia, yang kedua - di Hemisfera Barat, dan kedua-dua subspesies ditemui di Australia Timur dan Utara. Baca lebih lanjut tentang parasit mikroskopik ini (tuan rumahnya, kitaran biologi dan pembiakan) dalam penerbitan berasingan – Babesia.
Agen penyebab babesiosis dibawa oleh arthropoda penghisap darah yang dijangkiti protista, parasit vertebrata - kutu ixodid: Ixodes ricinus (kutu anjing), Ixodes persulcatus (kutu taiga), kutu hitam (Ixode scapulari) dan Ixodes pacificus, yang lebih suka pantai Pasifik.
Adalah jelas bahawa laluan jangkitan dengan babesiosis boleh ditularkan - melalui gigitan kutu pada manusia, apabila, bersama-sama dengan cecair air liur yang dirembes semasa gigitan, sporozoit Babesia yang terdapat di dalamnya memasuki darah manusia.
Biasanya, tempoh inkubasi untuk perkembangan parasitemia selepas gigitan kutu adalah dari satu hingga empat minggu, tetapi kadang-kadang ia boleh menjadi lebih lama.
Di samping itu, laluan jangkitan lain yang mungkin termasuk pemindahan darah dan pemindahan organ. Sejak 2003, Pusat Kawalan dan Pencegahan Penyakit AS telah mendokumenkan lebih 40 kes babesiosis berikutan pemindahan plasma yang disimpan dan dua kes selepas pemindahan allotransplantasi.
Faktor-faktor risiko
Pakar penyakit berjangkit menganggap tinggal di atau melawat kawasan endemik dan imuniti manusia yang lemah sebagai faktor risiko utama untuk dijangkiti babesiosis. Ini termasuk bukan sahaja HIV, tetapi juga penyakit kronik mana-mana organ dalaman dan onkologi yang menindas sistem imun, serta terapi imunosupresif.
Hampir mustahil untuk menahan penyakit berjangkit ini jika seseorang telah menjalani splenektomi, iaitu, limpanya (yang berfungsi untuk memusnahkan sel darah merah yang telah berkhidmat dengan masa dan mati) telah dikeluarkan.
Seperti jangkitan lain, kanak-kanak dan orang tua berisiko tinggi untuk mendapat bentuk babesiosis yang teruk.
 [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
[ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
Patogenesis
Menjelaskan patogenesis penyakit ini, pakar mencatatkan keupayaan Babesia untuk menembusi bukan sahaja ke dalam darah manusia, tetapi ke dalam sitoplasma sel darah merah. Bilangan sel darah yang terjejas biasanya 3-10% daripada jumlah jisim sel darah merah, tetapi boleh berbeza dari kurang daripada 1% hingga 85%.
Seterusnya, di dalam sel darah merah, perubahan sporozoit Babesia kepada trofozoit dan kemudian menjadi merozoit berlaku. Pertumbuhan bilangan mereka hanya memecahkan sel darah merah, dan sel pembiakan parasit dibawa oleh aliran darah dan menyerang sel darah merah yang baru.
Pembiakan dan kesan patologi babesia yang memasuki aliran darah menyebabkan reaksi keradangan (disebabkan oleh pengaktifan sitokin proinflamasi) dan hemolisis (kematian besar-besaran sel darah merah), yang menyebabkan gambaran klinikal babesiosis pada manusia.
Oleh kerana penurunan mendadak dalam tahap sel darah merah, anemia hemolitik diperhatikan (membawa kepada kebuluran oksigen semua tisu); jumlah bilirubin, hasil sampingan lisis eritrosit, meningkat dalam darah (yang menunjukkan dirinya sebagai jaundis); bahan toksik memasuki darah, membebankan limpa dan hati (dengan peningkatan saiznya dan penurunan fungsi). Di samping itu, serpihan eritrosit yang musnah boleh terkumpul di dalam kapilari dan menyebabkan kesesakan mikrovaskular.
Dengan peningkatan hemolisis, buah pinggang tidak lagi dapat menampung penapisan darah, yang mengandungi hemoglobin yang dikeluarkan daripada sel darah merah yang rosak. Protein yang mengandungi besi dan pembawa oksigen ini "menyumbat" tubul renal, mengganggu pengeluaran dan perkumuhan air kencing.
Gejala babesiosis
Keterukan penyakit dan manifestasinya bergantung pada keadaan sistem imun manusia, dan, menurut beberapa data, separuh daripada kanak-kanak dan satu perempat daripada orang dewasa yang sihat sebelum ini tidak mempunyai gejala babesiosis.
Tanda-tanda pertama jangkitan ini tidak spesifik dan paling kerap nyata sebagai simptom seperti selesema: kelemahan umum dan rasa tidak enak badan; demam (berterusan atau sekejap-sekejap, dengan suhu sehingga + 40.5°C) – dengan menggigil dan berpeluh meningkat; sakit kepala, sakit otot dan sakit sendi; hilang selera makan. Gambar klinikal sedemikian boleh diperhatikan dari beberapa hari hingga beberapa bulan.
Gejala yang kurang biasa mungkin termasuk loya, muntah, sakit perut; kekuningan kulit dan kegelapan air kencing (jika anemia hemolitik berkembang); penampilan petechiae dan ecchymosis; fotofobia dengan kemerahan konjunktiva dan pendarahan di retina; sakit dan kemerahan di tekak atau batuk kering; kekakuan otot oksipital; hiperestesia; kesukaran bernafas; kemurungan.
Komplikasi dan akibatnya
Kes yang teruk boleh mempunyai pelbagai akibat dan komplikasi:
- jantung kongestif dan kegagalan pernafasan, edema pulmonari dan sindrom kesusahan pernafasan akut;
- kegagalan buah pinggang akut, buah pinggang-hepatik atau pelbagai organ;
- anemia hemolitik yang teruk;
- trombositopenia atau koagulopati.
Pecah spontan limpa, infarksi miokardium, dan kejutan dengan akibat yang membawa maut mungkin berlaku.
Pesakit dengan limpa yang dikeluarkan berada dalam keadaan lebih teruk kerana darah tidak dibersihkan daripada sel darah merah yang dijangkiti. Ini membawa kepada tahap parasitemia yang lebih tinggi, yang akhirnya menyebabkan hipoksemia dan ancaman seterusnya kegagalan kardiopulmonari akut.
Di samping itu, pesakit sedemikian mungkin mengalami sindrom hemophagocytic, kegagalan buah pinggang dan kegagalan organ lain, yang membawa kepada koma.
Dalam babesiosis jangka panjang dengan kerosakan organik pada otak, komplikasi adalah sifat neurologi dan mental.
Diagnostik babesiosis
Jangkitan ini sukar untuk didiagnosis, dan diagnosis babesiosis yang betul memerlukan kelayakan yang tinggi dalam bidang parasitologi perubatan. Aduan pesakit dan pemeriksaan fizikal (palpasi) limpa dan hati tidak mencukupi untuk mengenal pasti punca sebenar.
Ujian darah dipesan di makmal khusus yang boleh mendiagnosis jangkitan Babesia dengan secukupnya.
Ujian darah berikut diperlukan: kiraan darah lengkap dengan pembezaan (kiraan sel darah putih lengkap) dan ESR; ujian imunosorben berkaitan enzim (ELISA); analisis PCR; IgM ELISA, analisis serologi untuk IgG dan IgM; ujian Coombs langsung; analisis untuk tahap LDH (lactate dehydrogenase); untuk jumlah bilirubin dan haptoglobin; untuk tahap kreatinin serum dan transaminase hati.
Ujian air kencing juga dilakukan untuk mengesan hemoglobinuria dan proteinuria.
Pengesahan diagnosis oleh pakar parasit ialah pengesanan Babesia di bawah mikroskop dalam sapuan darah periferal.
Diagnostik instrumental - x-ray dada - mungkin diperlukan untuk pesakit yang mengalami komplikasi pernafasan.
Diagnosis pembezaan
Diagnostik pembezaan direka untuk mengecualikan malaria, anemia akut, anaplasmosis granulositik (ehrlichiosis), borreliosis bawaan kutu (penyakit Lyme), demam Q, dan tularemia pada pesakit yang diperiksa.
Rawatan babesiosis
Rawatan ubat gabungan babesiosis dijalankan dengan mengambil kira keterukan penyakit.
Untuk bentuk ringan dan sederhana, ubat berikut digunakan selama 7-12 hari: Azithromycin (antibiotik makrolida) dan Atovaquone (Atovaquone, Mepron, Malarone), agen hydroxynaphthoquinone antiprotozoal.
Azithromycin ditadbir secara intravena: 500 mg sekali sehari (tiga hari pertama) dan sehingga akhir kursus, 250 mg sehari; dos kanak-kanak dikira berdasarkan berat badan. Atovacon digunakan pada 750 mg setiap 12 jam.
Bagi pesakit yang mengalami babesiosis yang teruk, pentadbiran parenteral antibiotik lincosamide Clindamycin (Cleocin) diperlukan - 0.5-0.6 g setiap 8-12 jam; Quinine, Hingamin, Hinocid atau Chloroquine phosphate (Chloroquine, Delagil) diambil secara lisan - 0.5-1 g pada selang waktu yang sama.
Ubat antibakteria diketahui menyebabkan kesan sampingan: loya, sakit perut, gangguan usus, dll. Tetapi penggunaannya dalam bentuk suntikan agak melicinkan kesan yang tidak diingini. Ubat antiprotozoal juga mempunyai kesan sampingan, tetapi tanpa mereka, rawatan babesiosis pada masa ini adalah mustahil. Walaupun dalam kes alahan teruk kepada kina, gabungan Clindamycin + Doxycycline + Azithromycin digunakan.
Hasil rawatan dinilai oleh keputusan smear darah untuk Babesia; jika smear negatif selama sekurang-kurangnya dua minggu, maka terapi telah berjaya.
Dalam kes tahap parasitemia dan hemolisis yang tinggi, untuk mengekalkan fungsi buah pinggang, hati dan paru-paru pada pesakit yang sakit tenat, mereka menggunakan pertukaran darah.
Pencegahan
Pencegahan untuk mengurangkan risiko jangkitan Babesia melibatkan penggunaan penghalau acaricidal (dengan permethrin) untuk menghalau kutu - apabila orang tinggal, bekerja atau mengembara di kawasan di mana arthropoda ini ditemui, serta semasa berjalan di kawasan berhutan dengan penutup rumput (lebih baik berjalan di atas laluan).
Minimumkan kawasan kulit yang terdedah: pakai sarung kaki, kasut tertutup, seluar panjang (disarungkan ke dalam stokin) dan baju lengan panjang. Adalah lebih baik untuk memakai pakaian berwarna terang, di mana lebih mudah untuk melihat kutu merangkak. Rawatan bulu anjing dan kolar khas harus melindungi haiwan peliharaan daripada kutu.
Selepas keluar dari bandar atau berjalan di dalam hutan atau taman, anda mesti menggoncang pakaian anda dan memeriksa diri anda dan haiwan peliharaan anda dengan teliti.
Maklumat Berguna – Perkara yang Perlu Dilakukan Selepas Gigitan Kutu
Ramalan
Babesiosis mempunyai banyak akibat serius yang menjejaskan prognosis hasil penyakit.
Jangkitan tanpa gejala atau subklinikal pada orang yang mempunyai imuniti yang kuat boleh kekal terpendam untuk masa yang lama.
Bentuk ringan (tanpa gejala akut) boleh bertahan selama dua bulan atau lebih selepas rawatan. Bentuk penyakit yang teruk tidak mengecualikan kambuh yang berterusan dan boleh menyebabkan kematian (5% daripada kes). Tetapi dengan limpa yang sihat, hasil seperti itu jarang berlaku, tetapi penambahan radang paru-paru tidak spesifik memburukkan lagi prospek untuk pemulihan yang cepat.
Tetapi babesiosis pada seseorang dengan limpa yang dikeluarkan adalah lebih teruk dan selalunya mempunyai jangkitan bersamaan: dalam kes sedemikian, kadar kematian boleh mencapai 50%.
Diagnosis tepat pada masanya dan betul adalah sangat penting. Pada penghujung tahun 2012, di Kyiv - selepas gigitan kutu dan akibat daripada diagnosis awal yang salah - seorang kanak-kanak berusia enam tahun meninggal dunia akibat babesiosis.

