
Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
Perikarditis fibrin
Pakar perubatan artikel itu
Ulasan terakhir: 04.07.2025
Pelbagai patologi sistem kardiovaskular boleh menjadi rumit oleh gangguan seperti perikarditis fibrinous. Komplikasi sedemikian memerlukan pemeriksaan dan rawatan segera, yang diperlukan untuk mencegah perkembangan lanjut akibat serius yang lain. Sekiranya rawatan sedemikian tepat pada masanya dan cekap, maka kebanyakan pesakit mengalami hasil yang baik dari penyakit ini. [ 1 ]
Perikarditis adalah tindak balas keradangan yang melibatkan perikardium. Keradangan paling kerap disebabkan oleh patologi sistemik primer atau perubahan perikardial struktur: kerosakan, luka berjangkit dan tidak berjangkit.
Perikarditis fibrin ditakrifkan sebagai perikarditis dengan pemendapan filamen fibrin dalam bursa perikardium akibat tindak balas keradangan. Keadaan ini dicirikan oleh sakit dada, yang meningkat dengan pernafasan dalam atau batuk, serta kelemahan teruk, demam, dan sapuan geseran perikardial auskultasi. [ 2 ]
Epidemiologi
Dalam amalan klinikal, perikarditis berserabut didiagnosis agak jarang - dalam kira-kira 0.1% pesakit. Data postmortem pada julat frekuensi dari 3 hingga 6%. Pada lelaki, patologi berkembang satu setengah kali lebih kerap daripada pada wanita berumur 20 hingga 50 tahun. [ 3 ]
Penyebab paling biasa perikarditis berserabut ialah:
- virus (sehingga 50% daripada kes);
- bakteria (sehingga 10% daripada kes);
- infarksi miokardium akut (sehingga 20% daripada kes);
- gangguan metabolik (kegagalan buah pinggang, uremia, myxedema - sehingga 30% daripada kes), serta patologi autoimun.
Tidak mustahil untuk mewujudkan punca perikarditis berserabut dalam 3-50% kes. Patologi jarang didiagnosis semasa hayat pesakit, dan terutamanya ditemui semasa bedah siasat.
Punca perikarditis fibrinous
Penyebab paling biasa perikarditis fibrinous dianggap sebagai penyakit virus: sambungan sedemikian terdapat pada hampir setiap pesakit kedua. Selalunya kita bercakap tentang enterovirus, sitomegalovirus, virus Coxsackie, serta agen penyebab beguk dan HIV.
Perikarditis fibrinous boleh disebabkan oleh:
- infarksi miokardium akut;
- kecederaan traumatik (termasuk pembedahan);
- penyakit berjangkit;
- automabuk (uremia);
- patologi sistemik;
- proses neoplastik.
Jika kita menganggap penyebab onkologi perikarditis fibrinous, maka paling kerap kita bercakap tentang tumor pulmonari ganas dan neoplasma kelenjar susu. Leukemia dan limfoma dicatatkan agak kurang kerap, serta lesi infiltratif perikardium oleh leukemia bukan limfositik.
Dalam sesetengah situasi, punca sebenar penyakit tidak dapat ditentukan: struktur tumor, mikroorganisma bakteria, atau virus tidak ditentukan secara histologi. Kes sedemikian dipanggil perikarditis fibrinous idiopatik.
Faktor-faktor risiko
Faktor risiko etiologi mungkin termasuk:
- proses autoimun - khususnya, lupus erythematosus sistemik, arthritis rheumatoid, dsb.;
- keradangan berjangkit-alergi sistemik tisu penghubung (reumatisme);
- batuk kering;
- proses berjangkit dan keradangan bakteria;
- kegagalan buah pinggang kronik (peringkat terminal);
- pneumonia;
- infarksi miokardium;
- tumor malignan;
- keadaan septik;
- kecederaan dada traumatik, operasi pembedahan di kawasan jantung.
Kumpulan risiko termasuk:
- orang tua (selepas 55 tahun);
- pesakit dengan tahap lipid darah tinggi (trigliserida dan kolesterol);
- pesakit yang menderita hipertensi;
- perokok berat;
- orang yang mempunyai aktiviti fizikal yang terhad atau tiada;
- orang yang mengalami obesiti dan/atau diabetes.
Tabiat pemakanan tertentu (penyalahgunaan makanan masin, makanan berlemak, makanan diproses dan makanan segera), pengambilan alkohol, dan tekanan yang kerap juga dianggap sebagai faktor yang tidak menguntungkan.
Patogenesis
Dalam perikarditis fibrinous, tiada gangguan hemodinamik diperhatikan, kerana peningkatan beransur-ansur dalam jumlah cecair disertai dengan peregangan perlahan risalah perikardial luar. Sekiranya eksudasi cepat, maka kapasiti sokongan perikardium diaktifkan, yang terdiri daripada mengehadkan sempadan pengembangan diastolik bilik jantung. [ 4 ]
Tisu perikardium dicirikan oleh keanjalan yang baik, tetapi sifat ini agak cepat hilang dengan peregangan kuat perikardium.
Gangguan hemodinamik dalam bentuk penurunan tekanan arteri dan venostasis muncul apabila tekanan di dalam bursa mencapai 50-60 mm Hg. Penunjuk tekanan vena meningkat dan mula melebihi penunjuk intrapericardial sebanyak 20-30 mm Hg. Apabila jumlah eksudatif kritikal dicapai, menyebabkan mampatan jantung yang teruk, tamponade jantung berkembang. Kadar perkembangannya bergantung kepada keamatan pengumpulan bendalir. [ 5 ]
Etiologi sering berjangkit, alahan atau autoimun, yang disebabkan oleh mekanisme pencetus perkembangan patologi. Kerosakan langsung pada membran jantung oleh virus dan agen lain tidak dikecualikan.
Corak patogenetik perkembangan penyakit boleh digambarkan seperti berikut: perikardium menjadi meradang → kebolehtelapan vaskular meningkat → pecahan cecair darah dan fibrinogen, yang disimpan sebagai fibrin, bocor ke dalam perikardium → perikarditis catarrhal berkembang → perikarditis fibrinous berkembang. [ 6 ]
Anatomi patologi
Kemunculan perikarditis berserabut dikaitkan dengan peningkatan eksudasi komponen darah ke dalam kantung perikardial. Pengumpulan cecair diserap oleh zon perikardial yang tidak meradang. Jika kebolehtelapan vaskular terjejas, protein plasma yang tersebar secara kasar berpeluh, mendakan fibrinogen, infiltrat keradangan terbentuk, dan perikarditis berserabut terhad atau meluas berkembang.
Pengumpulan cecair yang banyak dalam kantung menunjukkan proses penyerapan yang tidak normal dan penyebaran tindak balas keradangan ke perikardium. Sekiranya perikarditis adalah mampatan, proses parut berserabut dan lekatan risalah membawa kepada pembentukan membran perikardium yang padat. Dengan perjalanan penyakit yang berpanjangan, perikardium berkalsifikasi, membentuk kapsul pepejal, yang dipanggil jantung "berperisai". Dalam kes lanjut, lapisan otot ventrikel rosak, gangguan patologi tempatan diperhatikan terhadap latar belakang fibrosis miokardium. Miokardium menjadi lebih nipis, merosot menjadi tisu lemak dan atrofi akibat penurunan beban berfungsi pada ventrikel. [ 7 ]
Gejala perikarditis fibrinous
Secara gejala, perikarditis berserabut mungkin nyata dengan tanda-tanda berikut:
- Sakit jantung: [ 8 ]
- meningkat selama beberapa jam;
- keamatan yang berbeza-beza (dari ringan hingga teruk);
- sakit, terbakar, menikam, menggaru, atau memicit, meremas;
- dengan penyetempatan di zon unjuran jantung, di epigastrium (biasanya tidak memancar ke anggota badan atau bahu, seperti dalam penyakit jantung iskemia, tetapi dengan kemungkinan penyinaran ke kawasan leher dan hati);
- menggiatkan semasa menelan, bernafas dalam, sawan batuk, membongkok dan berpusing, tanpa sebarang kaitan yang jelas dengan aktiviti fizikal;
- hilang apabila eksudat terkumpul;
- dengan kelegaan dalam kedudukan di sebelah kanan dengan lutut ditarik ke dada;
- hilang selepas mengambil analgesik, ubat anti-radang bukan steroid, tetapi tidak bertindak balas terhadap pengambilan nitrogliserin.
- Kelemahan umum, peningkatan berpeluh, suhu tinggi, sakit kepala, serta tanda-tanda sindrom mabuk umum.
- Cegukan yang berterusan, loya (kadang-kadang dengan muntah, tanpa kelegaan berikutnya), tachypnea, peningkatan kadar denyutan jantung, aritmia.
Tanda-tanda pertama
Gejala awal perikarditis berserabut biasanya nyata sebagai proses berjangkit, yang merumitkan diagnosis penyakit. Pesakit mengalami kelemahan umum, peningkatan peluh, kehilangan selera makan, dan suhu subfebril.
Gejala meningkat dan bertambah buruk, dan ciri sindrom kesakitan perikardial ditambah:
- sakit dirasai di epigastrium atau di belakang tulang dada;
- mempunyai intensiti yang berbeza-beza - dari sedikit ketidakselesaan kepada sakit "serangan jantung" yang tajam;
- Menurut penerangan pesakit, kesakitan adalah terbakar, kesemutan, menggaru, memotong atau menarik;
- meningkat dengan pergerakan batuk, kedudukan di sebelah kiri;
- melemah dalam kedudukan di sebelah kanan, dengan selekoh ke hadapan, dalam kedudukan lutut-siku;
- tidak disingkirkan dengan mengambil nitrogliserin.
Sebagai tambahan kepada kesakitan, mungkin terdapat sawan batuk yang menyakitkan yang tidak membawa kelegaan, serta loya dan ketegangan menelan. Pergerakan pernafasan adalah cetek, pesakit mengadu kekurangan udara. [ 9 ]
Tahap
Peringkat perikarditis berikut dibezakan:
- Peringkat akut - jika penyakit itu berlangsung sehingga 1-2 bulan dari permulaan patologi. Ia adalah kursus akut yang merupakan ciri perikarditis eksudatif dan fibrinous.
- Peringkat subakut - jika penyakit itu berlangsung dari dua hingga enam bulan dari permulaan patologi. Ciri untuk perikarditis eksudatif, pelekat dan konstriktif.
- Tahap kronik - jika penyakit itu berlangsung lebih dari enam bulan dari permulaan patologi. Ciri untuk eksudatif, pelekat, perikarditis konstriktif, serta untuk kalsifikasi (jantung berperisai).
Borang
Perikarditis fibrin akut dibahagikan kepada berjangkit dan alahan berjangkit mengikut faktor etiologi. Subjenis penyakit adalah:
- batuk kering;
- bakteria tertentu (sifilitik, gonorea, disentri, dll.);
- bakteria tidak spesifik (streptokokus, pneumokokus, meningokokus, staphylococcal, dll.);
- virus (adenovirus, influenza, Coxsackie, dll.);
- rickettsial (pada pesakit dengan demam Q, tipus);
- klamidia (jangkitan urogenital, ornithosis);
- mycoplasma (pneumonik, penyakit pernafasan akut);
- mycotic (candidal, actinomycosis, histoplasmosis, dll.);
- disebabkan oleh protozoa (amubik, malaria);
- alahan;
- reumatik;
- malignan;
- traumatik, dsb.
Perikarditis fibrinous kering boleh menjadi idiopatik, iaitu, ia tidak mempunyai sebab khusus untuk patologi.
Perikarditis akut boleh menjadi kering (fibrinous), eksudatif (serofirinous, fibrinous-purulent), dengan atau tanpa tamponade jantung.
Apabila perikarditis fibrinous berkembang, perikarditis eksudatif mungkin berkembang. Sebagai contoh, perikarditis serous-fibrinous didiagnosis apabila sejumlah besar efusi serous-fibrinous terkumpul dalam rongga perikardium. Jika efusi purulen terbentuk dalam kantung perikardial, maka diagnosisnya adalah perikarditis fibrinous-purulen.
Komplikasi dan akibatnya
Perikarditis fibrinous, jika tidak dirawat, selalunya rumit oleh lekatan risalah perikardium, serta oleh gangguan pengaliran miokardium. Dalam proses patologi lanjutan, gejala hadir dan bertambah buruk dalam jangka masa yang panjang. Bunyi perikardial dalam kebanyakan pesakit kekal walaupun selepas rawatan.
Tamponade jantung berlaku apabila tekanan dalam perikardium cukup tinggi untuk menghalang bahagian kanan jantung daripada terisi.[ 10 ]
Pesakit mungkin mengadu sakit dada dan kesukaran bernafas selepas aktiviti fizikal, yang disebabkan oleh peningkatan dalam jumlah otot jantung dan sentuhan risalah perikardial yang padat. Selalunya, keadaan ini tidak dirawat, tetapi diperhatikan secara dinamik.
Walaupun selepas hasil yang menggalakkan daripada perikarditis berserabut, pesakit mungkin mengalami serangan aritmia. Reaksi keradangan mengubah kerentanan impuls miokardium, yang boleh mencetuskan penampilan takikardia paroxysmal, fibrilasi atrium dan ventrikel, dan sekatan. Dengan gangguan irama jantung yang kerap, kegagalan jantung mungkin berkembang.
Diagnostik perikarditis fibrinous
Diagnosis perikarditis fibrin akut boleh dibuat jika pesakit menunjukkan triad tipikal: [ 11 ], [ 12 ]
- sakit jantung;
- sapuan geseran perikardial;
- gambar ECG ciri.
Diagnostik instrumental biasanya termasuk ECG, ekokardiografi dan X-ray dada untuk mengecualikan kehadiran eksudat.
ECG menunjukkan gelombang ST konkordan cembung ke bawah tidak lebih daripada 7 mm, dengan peralihan kepada T tinggi tanpa mengiringi kemurungan timbal balik ST dalam petunjuk lain. Perikarditis fibrinous selama 1-2 hari disertai dengan ketinggian segmen, meliputi semua petunjuk standard dengan had dalam petunjuk standard kedua. [ 13 ]
Tanda auskultasi utama perikarditis kering fibrin ialah bunyi geseran risalah perikardium. Ia dirasai di kawasan pinggir kiri bawah sternum, di kawasan kebodohan jantung mutlak. Bunyi didengar serentak dengan pengecutan jantung, tidak mempunyai kaitan dengan pergerakan pernafasan, tetapi berubah-ubah dan cenderung meningkat apabila ditekan dengan phonendoscope. Ia hilang dengan penampilan eksudat. Sifat bunyinya kadang-kadang lembut, lebih kerap kasar, mengikis, boleh dirasai ketika meraba.
Sapuan geseran perikardial dalam perikarditis fibrinous boleh menjadi berterusan (systolic-diastolic), dua komponen (systole ventrikel dan pengisian cepat ventrikel kiri) atau tiga komponen (yang dipanggil "irama lokomotif").
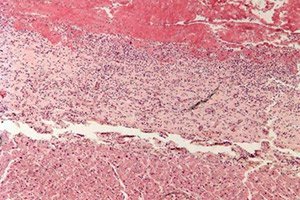
Semasa diagnosis perikarditis fibrinous, adalah perlu untuk mendapatkan persediaan mikro dan makro, yang hanya mungkin dengan melakukan pemeriksaan histologi sebahagian daripada biomaterial yang dikeluarkan semasa biopsi perikardial.
Mikroslaid perikarditis fibrinous:
- di bawah pembesaran mikroskopik yang rendah, deposit fibrin yang jelas dengan ciri warna ungu-merah jambu divisualisasikan pada permukaan epikardium;
- leukosit diperhatikan di antara gentian fibrin;
- saluran epikardium diluaskan dan berdarah penuh.
Macrodrug perikarditis fibrinous:
- penebalan epikardium (lapisan perikardium visceral);
- warna keputihan-kelabuan, filem berserabut kasar;
- hati "berbulu";
- bergantung kepada hasil penyakit: pecahan fibrin dan penyelesaian proses keradangan, atau pembentukan perekatan ("jantung berperisai").
Istilah perikarditis fibrinous sering dikaitkan dengan konsep "jantung berbulu", yang disebabkan oleh pemendapan sejumlah besar protein dan benang fibrin pada lapisan perikardium, yang memberikan jantung "berbulu" yang pelik.
Ujian makmal (terutamanya kiraan darah lengkap) bersifat umum dan boleh membantu menentukan asal usul penyakit dan menilai keamatan keradangan.
Diagnosis pembezaan
Diagnosis pembezaan perikarditis fibrinous dijalankan:
- dengan infarksi miokardium;
- dengan membedah aneurisme aorta;
- dengan embolisme pulmonari;
- dengan pneumothorax spontan;
- dengan angina pectoris;
- dengan myopericarditis;
- dengan pleurisy;
- dengan herpes zoster;
- dengan esofagitis, kekejangan esofagus;
- dengan gastritis akut, ulser perut.
Tanda-tanda ECG yang berbeza:
Dengan perikarditis fibrinous |
Dalam infarksi miokardium akut |
|
Segmen ST |
Perubahan adalah meresap, digabungkan dengan gelombang T positif. Kembali ke isolin dicatatkan selama beberapa hari. |
Perubahan adalah setempat, sumbang, digabungkan dengan gelombang T negatif. Pada pesakit dengan kursus yang tidak rumit, segmen ST kembali ke isolin dalam masa beberapa jam. |
Selang PQ atau PR |
Kemurungan selang diperhatikan. |
Tiada perubahan. |
Gelombang Q, kompleks QS |
Gelombang Q patologi atipikal. |
Gelombang Q patologi berkembang dengan cepat. |
Aritmia atrium dan ventrikel |
Bukan tipikal. |
Tipikal. |
Perbezaan antara perikarditis fibrinous dan sindrom koronari akut:
- Dengan perkembangan perikarditis fibrinous, sakit sering muncul secara tiba-tiba, dengan penyetempatan retrosternal atau epigastrik. Sifat kesakitan adalah akut, berterusan, kusam, sakit, kadang-kadang memerah, berterusan (bertambah-berkurang). Nitrogliserin tidak berkesan.
- Dalam sindrom koronari akut, rasa sakit meningkat, memancar ke bahu, lengan bawah, anggota atas, dan belakang. Kesakitan adalah paroxysmal: serangan berlangsung selama kira-kira setengah jam. Kedudukan badan pesakit tidak menjejaskan keterukan sindrom kesakitan. Selepas mengambil Nitroglycerin, gejala berkurangan.
Siapa yang hendak dihubungi?
Rawatan perikarditis fibrinous
Pesakit ditetapkan rehat tidur yang ketat untuk tempoh sehingga 7-14 hari (kemudian - bergantung kepada perjalanan penyakit), jadual diet No. 10 (10A).
Sekiranya mungkin untuk menentukan punca perkembangan perikarditis fibrinous, maka, mengikut petunjuk, antibiotik, antiparasit, antikulat dan ubat lain ditetapkan.
Antibiotik digunakan apabila terdapat faktor berjangkit yang jelas - contohnya, sepsis, radang paru-paru, batuk kering, fokus purulen, dll.
Ubat antiviral ditetapkan apabila asal virus penyakit itu terbukti:
- cytomegalovirus memerlukan penggunaan immunoglobulin sekali sehari 2-4 ml/kilogram mengikut skema;
- Virus Coxsackie memerlukan pentadbiran interferon-A;
- Untuk adenovirus dan parvovirus B19, immunoglobulin 10 g digunakan secara intravena.
Rawatan patogenetik melibatkan penggunaan ubat berikut:
- Ubat anti-radang bukan steroid – mempunyai kesan analgesik, anti-radang, dan imunosupresif ringan. Adalah sesuai untuk menggunakan asid acetylsalicylic, Voltaren (0.05 g tiga kali sehari), Ibuprofen (0.4 g tiga kali sehari), dan Meloxicam (0.015 g dua kali sehari). [ 14 ]
- Glukokortikosteroid – mempunyai kesan anti-radang, anti-kejutan, imunosupresif yang kuat. Mereka ditetapkan apabila ubat anti-radang bukan steroid tidak berkesan.
Dalam varian idiopatik perikarditis fibrinous dan ketiadaan fokus aktif keradangan, antibiotik bukanlah ubat pilihan. Rejimen rawatan termasuk ubat anti-radang bukan steroid (Diclofenac 150 mg / hari, Meloxicam 15 mg / hari, Ibuprofen tiga kali sehari pada 200 mg), serta Colchicine (1 mg / hari), kortikosteroid (1 mg / kilogram). [ 15 ], [ 16 ]
Rawatan pembedahan adalah sesuai jika pesakit mengalami perikarditis konstriktif, jika perikarditis serous-fibrinous berulang, atau jika terapi ubat tidak berkesan. Pericardiocentesis adalah rawatan pilihan untuk tamponade jantung. Jika ini berulang, tetingkap perikardial boleh dilakukan. Pericardiectomy adalah rawatan pilihan untuk perikarditis konstriktif. [ 17 ]
Pencegahan
Tiada pencegahan khusus untuk perkembangan perikarditis fibrinous. Doktor mencadangkan mengikuti cadangan berikut untuk mengurangkan risiko komplikasi tersebut:
- Berhenti merokok, elakkan melawat kawasan merokok (penyedutan asap pasif). Telah terbukti bahawa merokok walaupun lima batang rokok setiap hari meningkatkan risiko penyakit kardiovaskular hampir 50%.
- Berpegang kepada diet rendah kolesterol, kurangkan penggunaan lemak tepu (daging berlemak dan lemak babi harus diganti dengan daging putih dan makanan laut), masukkan bijirin, sayur-sayuran, sayur-sayuran, buah-buahan dan minyak sayuran ke dalam diet.
- Kurangkan pengambilan garam kepada 3-5 g sehari, yang akan mengurangkan risiko penyakit kardiovaskular sebanyak 25%.
- Perkenalkan makanan yang kaya dengan magnesium dan kalium ke dalam diet anda (rumpai laut, buah-buahan kering, aprikot, labu, soba, pisang).
- Pantau berat badan anda dan makan makanan seimbang.
- Pastikan aktiviti fizikal yang mencukupi (berjalan, berenang, berbasikal - sekurang-kurangnya setengah jam setiap hari atau lima kali seminggu).
- Sentiasa memantau penunjuk metabolisme lemak, melawat doktor untuk diagnostik pencegahan.
- Hadkan atau hapuskan penggunaan alkohol.
- Elakkan tekanan yang mendalam dan berpanjangan.
Walaupun membuat perubahan kecil pada gaya hidup anda boleh melambatkan perkembangan patologi jantung dan vaskular dengan ketara. Adalah penting untuk memahami bahawa tidak pernah terlambat untuk memulakan gaya hidup sihat. Jika ada tanda-tanda penyakit jantung muncul, anda harus berjumpa doktor tanpa berlengah-lengah, mencegah penyakit itu daripada berkembang dan gejala-gejala semakin teruk.
Ramalan
Sukar untuk menilai prognosis penyakit, kerana ia agak jarang dikesan semasa hayat pesakit. Secara umum, kriteria berikut dianggap untuk prognosis yang tidak menguntungkan:
- peningkatan ketara dalam suhu (melebihi 38 darjah);
- permulaan gejala subakut;
- eksudasi sengit ke dalam kantung perikardium;
- perkembangan tamponade jantung;
- tiada tindak balas positif terhadap asid acetylsalicylic atau ubat anti-radang nonsteroid lain selepas sekurang-kurangnya 7 hari rawatan.
Sekiranya perikarditis fibrinous tidak dirawat, risiko kematian meningkat dengan ketara, terutamanya disebabkan oleh perkembangan komplikasi dan mabuk. [ 18 ] Pesakit yang pernah menghidap penyakit ini harus berada di bawah pengawasan tetap pakar kardiologi.

