
Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
Perkusi paru-paru
Pakar perubatan artikel itu
Ulasan terakhir: 06.07.2025
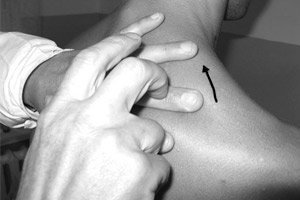
Perkusi ialah ketukan pada kawasan permukaan badan yang mendedahkan ciri-ciri fizikal organ, tisu, dan pelbagai formasi: berongga (udara), cecair (padat), dan gabungan. Dalam hal ini, dada, di mana organ dengan sifat fizikal yang berbeza terletak, adalah objek penting untuk penyelidikan. Seperti yang telah dinyatakan, perkusi menjadi meluas selepas J. Corvisart yang terkenal menterjemah ke dalam bahasa Perancis pada awal abad ke-19 sebuah risalah oleh doktor Vienna L. Auenbrugger (1722-1809), di mana yang terakhir menggambarkan kaedah yang serupa dengan mengetuk tong wain, yang digunakan oleh bapanya, seorang pembuat wain, untuk menentukan tahap wain di dalamnya. Perkusi menduduki tempat yang istimewa dalam pemeriksaan organ pernafasan.
Ketumpatan udara, tisu rendah dan tanpa udara yang berbeza sepadan dengan warna bunyi perkusi yang berbeza, yang mencerminkan keadaan organ pernafasan bersebelahan dengan dinding dada. Kelantangan, pic dan tempoh bunyi yang diperoleh semasa perkusi dada akhirnya bergantung pada ketumpatan dan keanjalan kawasan yang dipukul. Unsur udara dan padat (otot, tulang, parenkim organ dalaman, darah) mempunyai pengaruh terbesar terhadap kualiti bunyi. Semakin banyak ketumpatan dan keanjalan persekitaran di mana getaran yang dilalui berbeza, semakin heterogen bunyi perkusi, lebih banyak ia akan berbeza daripada deringan, yang dipanggil bunyi tympanic, mengingatkan bunyi yang diperoleh apabila memukul gendang (tympanum - drum), dan timbul daripada perkusi pembentukan berongga yang mengandungi udara (mengetuk bahagian dalam usus). Kandungan udara yang kurang di kawasan perkusi dan unsur yang lebih padat, bunyi yang lebih senyap, lebih pendek, lebih kusam (bunyi perkusi membosankan, benar-benar membosankan - bunyi "hepatik", "femoral").
Jenis dan peraturan perkusi paru-paru
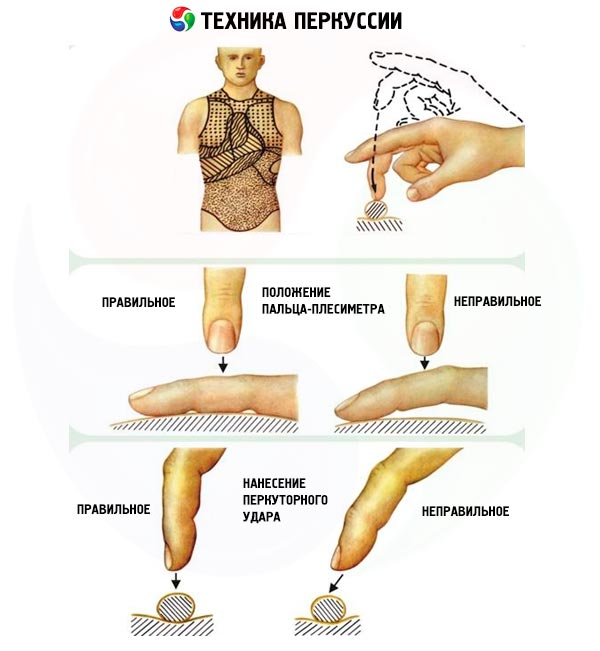
Warna bunyi perkusi yang berbeza boleh diperolehi menggunakan pelbagai teknik: mengetuk dengan tukul khas (kebanyakan doktor menggunakan jari sebagai tukul sedemikian) secara langsung pada badan orang yang diperiksa (perkusi langsung) dan mengetuk pada badan orang yang diperiksa melalui konduktor tambahan (pleximeter), yang digunakan sebagai pelbagai plat atau, lebih kerap, jari dilekatkan pada permukaan sebelah tangan yang lain). Sebilangan besar doktor menggunakan perkusi tidak langsung "jari di jari".
Apabila perkusi, harus diingat bahawa pukulan harus diarahkan dengan ketat berserenjang dengan permukaan pleximeter, ringan, pendek (cepat), sama dengan pukulan elastik bola tenis, yang dicapai dengan hanya menggerakkan tangan pada sendi pergelangan tangan dengan lengan bawah dalam posisi tidak bergerak.
Perkusi dilakukan untuk mengenal pasti perubahan dalam sifat fizikal (nisbah udara dan unsur padat) organ atau bahagiannya (perkusi perbandingan) atau untuk menentukan sempadan organ dan zon sifat fizikal yang diubah (perkusi topografi).
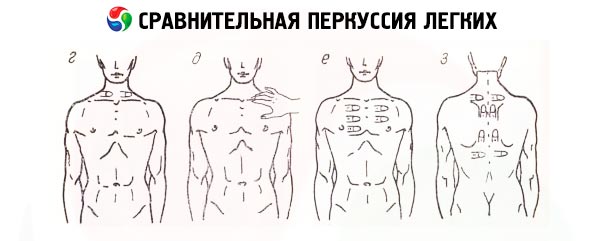
Perkusi perbandingan
Semasa perkusi perbandingan dada, yang dilakukan di sepanjang ruang intercostal dan kuat, watak bunyi yang diperolehi di kawasan simetri paru-paru ditentukan terlebih dahulu, secara semula jadi tidak termasuk dalam perbandingan sedemikian bahagian anterior-bawah separuh kiri dada - tapak unjuran kawasan jantung, kekurangan udara. Beberapa asimetri data bunyi dikesan semasa perkusi kawasan kedua-dua apeks paru-paru (ruang supraklavikular dan subclavian): disebabkan oleh otot bahagian kanan dada yang lebih berkembang dan penyempitan yang lebih besar pada bronkus lobus atas kanan, bunyi perkusi di atas puncak kanan biasanya lebih membosankan. Perlu diingatkan bahawa perkusi apeks paru-paru dahulunya sangat penting disebabkan oleh kelaziman tuberkulosis pulmonari yang tinggi (penyetempatan ini adalah tipikal untuk bentuk tuberkulosis infiltratif). Perkusi perbandingan membolehkan kita mendedahkan bunyi perkusi khas ke atas paru-paru - paru-paru yang jelas. Ini adalah hasil daripada transformasi yang dialami oleh nada timpani (disebabkan oleh getaran udara di dalam alveoli elastik) apabila melalui tisu interstisial heterogen paru-paru, dinding dada. Tetapi yang lebih penting ialah pengesanan perubahan dalam bunyi ini di kawasan individu dada: kusam (dari kebodohan kepada kebodohan mutlak) atau timpani.
Kebodohan (pemendekan) bunyi perkusi adalah lebih besar, lebih banyak unsur padat, lebih banyak udara hilang (cecair, penyusupan, tisu tumor) dalam zon perkusi, yang boleh mendedahkan kawasan ini pada kedalaman yang berbeza menggunakan daya hentaman yang berbeza: lebih kuat impak (perkusi dalam yang kuat), lebih dalam kawasan pemadatan dikesan. Kebodohan bunyi menunjukkan kehadiran cecair dalam rongga pleura, sejumlah besar yang menyebabkan bunyi perkusi yang membosankan (eksudat, nanah, transudat, darah). Dalam kes ini, sekurang-kurangnya 500 ml cecair biasanya harus terkumpul, tetapi dengan bantuan perkusi lembut (lemah), cecair juga boleh dikesan dalam sinus pleura. Ciri-ciri sempadan atas zon kusam membolehkan kita membezakan sifat cecair pleura. Dengan kehadiran keradangan (eksudat), sempadan atas kebodohan mempunyai bentuk garis melengkung dengan puncak di sepanjang garis axillary, yang merupakan ciri kenaikan paras bendalir yang tidak sekata (garis Damoiseau-Sokolov), yang dikaitkan dengan pematuhan yang berbeza dari tisu paru-paru yang mendasari kepada tekanan bendalir. Transudate dicirikan oleh tahap zon kusam yang lebih dekat dengan mendatar.
Kebodohan bunyi perkusi paru-paru adalah ciri-ciri peringkat awal proses infiltratif dalam paru-paru ( pneumonia ), pemadatan lain tisu paru-paru (disebut atelektasis, terutamanya obstruktif, infarksi paru-paru, tumor paru-paru, penebalan kepingan pleura).
Dengan penurunan atau penipisan unsur-unsur padat struktur paru-paru, nada timpani bunyi perkusi meningkat, yang memperoleh watak "kotak" atau "bantal" dalam emfisema pulmonari (kehilangan keanjalan alveoli, tetapi pemeliharaan integriti kebanyakan septa alveolar, yang menghalang penampilan benar); bunyi menjadi timpanik yang jelas di atas rongga paru-paru (gua, abses kosong, bronchiectasis besar, pneumothorax, bula emphysematous besar).
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ]
Perkusi topografi paru-paru
Perkusi topografi paru-paru mendedahkan sempadan organ tertentu atau pembentukan patologi yang dikesan, menggunakan perkusi senyap di sepanjang rusuk dan ruang intercostal, dan jari pleximeter diletakkan selari dengan sempadan percussed (contohnya, secara mendatar apabila menentukan sempadan bawah paru-paru). Kedudukan sempadan yang ditentukan ditetapkan menggunakan tanda tanda pengenalan. Untuk organ dada, ini ialah klavikula, rusuk, ruang intercostal, vertebra dan garis menegak (media anterior, sternum kanan dan kiri, parasternal, midclavicular, anterior, tengah, axillary posterior, scapular, garis median posterior). Tulang rusuk dikira dari hadapan, bermula dengan rusuk kedua (tempat melekatnya pada sternum adalah antara manubrium sternum dan badannya), rusuk pertama sepadan dengan klavikula. Di bahagian belakang, tulang rusuk dikira berdasarkan proses spinous vertebra (mudah untuk mengenal pasti proses spinous vertebra serviks ke-7: ia paling menonjol apabila kepala condong ke hadapan) dan sudut bawah skapula, yang sepadan dengan rusuk ke-7.
Pinggir bawah paru-paru di sebelah kanan dan kiri terletak pada tahap yang sama (secara semula jadi, di sebelah kiri ia ditentukan bermula dari garis axillary anterior kerana kehadiran takik jantung dan kawasan limpa), masing-masing, di sepanjang garis parasternal kanan - tepi atas rusuk ke-6, midclavicular kanan - ruang intercostal keenam anterior7, kedua-dua ruang intercostal keenam. garisan - rusuk ke-8, axillary posterior - rusuk ke-9, garis skapula - rusuk ke-10, median posterior - vertebra toraks ke-11.
Anjakan sempadan bawah paru-paru ke bawah dikesan terutamanya dalam emfisema pulmonari, kurang kerap - semasa serangan asma bronkial. Dalam kes pertama, anjakan sedemikian adalah kekal, cenderung meningkat disebabkan oleh perkembangan hiperairiness paru-paru, dalam kes kedua ia diperhatikan walaupun tanpa emfisema akibat pengembangan akut paru-paru akibat kesukaran dalam menghembus ciri asma bronkial. Kehadiran cecair dan gas dalam rongga pleura membawa kepada anjakan pinggir bawah paru-paru ke atas, yang juga diperhatikan dengan kedudukan tinggi diafragma (obesiti yang disebut, kehamilan, asites besar, kembung perut), yang biasanya disertai dengan penurunan dalam jumlah dada dan pengisian paru-paru yang berkurangan dengan kegagalan paru-paru (kegagalan pernafasan ini) dan gangguan hemodinamik dalam peredaran pulmonari.
Anjakan yang ditunjukkan pada sempadan bawah paru-paru biasanya disertai dengan penurunan dalam mobiliti (perjalanan) pinggir pulmonari yang lebih rendah, yang ditentukan oleh garis midaxillary: biasanya, berhubung dengan tulang rusuk VIII, tepi pulmonari menurun sebanyak 4 cm semasa nafas dalam-dalam dan dengan itu meningkat sebanyak 4 cm pernafasan, dan ekskresi maksimum semasa pernafasan. tepi sepanjang garisan ini ialah 8 cm. Sekiranya sukar untuk mengambil dan menahan nafas, penunjuk ini ditentukan dengan berturut-turut menggunakan beberapa nafas biasa dan mencatatkan kedudukan perkusi tepi pulmonari bawah setiap kali.
Menentukan sempadan margin pulmonari dan tahap anjakannya semasa bernafas adalah teknik penting untuk pengesanan awal emfisema pulmonari, yang pastinya sangat berharga semasa pemantauan dinamik pesakit.
Untuk menjelaskan perubahan tertentu dalam lobus paru-paru yang sepadan, adalah penting untuk mengetahui topografi mereka. Di sebelah kanan, lobus atas dan tengah diunjurkan ke permukaan anterior (sempadan di antara mereka bermula pada tahap lampiran rusuk ke-4 ke sternum, kemudian ia pergi secara serong ke rusuk ke-6 di sepanjang garis midclavicular, di mana ia mencapai sempadan lobus bawah), di sebelah kanan - bahagian tengah dan bawah lobus di bahagian atas lobus di bahagian atas, di bahagian atas lobus kiri, di sebelah kiri lobus diduduki. dan lebih rendah (sempadan di antara mereka, seperti di sebelah kanan, bermula dari rusuk ke-6 di sepanjang garis midclavicular, tetapi kemudian pergi secara serong ke atas kembali ke skapula), sebahagian kecil lobus atas diunjurkan dari kedua-dua belah di bahagian atas di belakang, permukaan utama kedua-dua bahagian dada terdiri daripada lobus bawah.
Ketinggian puncak
Di sebelah kanan |
Kiri |
|
| Di hadapan | 3 cm di atas paras tulang selangka |
3.5 cm di atas tulang selangka |
| belakang | Pada tahap proses spinous vertebra serviks ke-7 |
0.5 cm di atas paras proses spinous vertebra serviks VII |
Lebar margin Krenig: kanan - 5 cm, kiri - 5.5 cm
Sempadan bawah paru-paru
Garis tipografi |
Di sebelah kanan |
Kiri |
| Parasternal | Ruang interkostal kelima |
- |
| Midclavicular | VI rusuk |
- |
| Axilla anterior | VII rusuk |
VII rusuk |
| Axillary tengah | VIII rusuk |
VIII rusuk |
| Axillary posterior | IX rusuk |
IX rusuk |
| Skapula | X rusuk |
X rusuk |
| Paravertebral | Proses spinous vertebra toraks XI |
Proses spinous vertebra toraks XI |
Mobiliti tepi bawah paru-paru, cm
Di sebelah kanan |
Kiri |
|||||
Garis topografi |
Pada penyedutan |
Pada hembusan nafas |
Secara keseluruhannya |
Pada penyedutan |
Pada hembusan nafas |
Secara keseluruhannya |
Midclavicular |
2 |
2 |
4 |
- |
- |
- |
Axillary tengah |
3 |
3 |
6 |
3 |
3 |
B |
Skapula |
2 |
2 |
4 |
2 |
2 |
4 |

