
Semua kandungan iLive disemak secara perubatan atau fakta diperiksa untuk memastikan ketepatan faktual sebanyak mungkin.
Kami mempunyai garis panduan sumber yang ketat dan hanya memautkan ke tapak media yang bereputasi, institusi penyelidikan akademik dan, apabila mungkin, dikaji semula kajian secara medis. Perhatikan bahawa nombor dalam kurungan ([1], [2], dan lain-lain) boleh diklik pautan ke kajian ini.
Jika anda merasakan bahawa mana-mana kandungan kami tidak tepat, ketinggalan zaman, atau tidak dipersoalkan, sila pilih dan tekan Ctrl + Enter.
Cecair dalam rongga perikardium: maksudnya, norma yang boleh diterima
Pakar perubatan artikel itu
Ulasan terakhir: 04.07.2025
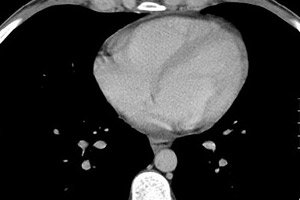
Jantung adalah enjin kehidupan kita, kerja yang bergantung pada banyak faktor, termasuk proses dalaman biologi. Kadang-kadang penyebab kesakitan dan ketidakselesaan di kawasan jantung adalah cecair di perikardium, yang mengelilingi jantung dari semua sisi. Dan punca malaise adalah mampatan jantung oleh cecair atau proses keradangan yang dilokalisasikan dalam tisu miokardium atau perikardium.
Epidemiologi
Menurut statistik, kira-kira 45% daripada semua perikarditis adalah bersifat virus, dalam rawatan yang keutamaannya adalah untuk meningkatkan imuniti (vitamin, imunostimulan), manakala bakteria, untuk memerangi antibiotik mana yang digunakan, menyebabkan proses keradangan dalam perikardium hanya dalam 15% daripada episod penyakit. Jenis patologi yang paling jarang adalah perikarditis kulat dan parasit.
Punca cecair perikardial
Mari cuba memahami secara khusus apa keadaan dan patologi yang boleh mencetuskan peningkatan jumlah cecair dalam perikardium, yang kini dianggap bukan sebagai pelincir semasa geseran jantung, tetapi sebagai faktor yang mengancam nyawa.
Penyebab paling biasa pengumpulan cecair bukan keradangan dalam perikardium dianggap sebagai sindrom edematous. Ini bukan penyakit, tetapi gejala yang boleh mengiringi proses patologi dan bukan patologi berikut:
- diverticulitis kongenital ventrikel kiri jantung,
- kegagalan jantung,
- patologi sistem perkumuhan, dan khususnya buah pinggang,
- gangguan di mana terdapat komunikasi langsung antara dua lapisan perikardium,
- keadaan kekurangan seperti anemia,
- keadaan keletihan badan,
- tumor mediastinal, myxedema,
- gangguan metabolik dalam tisu badan,
- pelbagai patologi keradangan,
- kecederaan yang disertai dengan pembengkakan tisu,
- tindak balas alahan.
Kadangkala perkembangan hidroperikardium boleh dilihat sebagai akibat daripada mengambil vasodilator atau komplikasi terapi sinaran.
Faktor-faktor risiko
Kehamilan dan usia tua boleh dianggap sebagai faktor risiko untuk perkembangan patologi.
Penyebab paling biasa proses keradangan dalam perikardium ( perikarditis ) dianggap sebagai tuberkulosis dan kerosakan reumatik pada organ. Kita bercakap tentang tindak balas alahan berjangkit, akibatnya sejumlah besar eksudat terbentuk.
Faktor risiko dalam kes ini boleh dipertimbangkan:
- penyakit bakteria, virus dan kulat: demam merah, jangkitan virus pernafasan akut, HIV, radang paru-paru, pleurisy, endokarditis, kandidiasis, dll.,
- kehadiran parasit dalam badan ( jangkitan echinococcal, toxoplasmosis, dll.),
- patologi alahan, termasuk alahan makanan dan dadah,
- penyakit autoimun ( rheumatoid arthritis, lupus erythematosus, skleroderma sistemik, dermatomyositis, dll.),
- proses autoimun ( demam reumatik, dll.),
- kegagalan jantung kronik,
- penyakit radang pada membran jantung ( miokarditis, endokarditis),
- sebarang kecederaan jantung (menembus dan tidak menembusi),
- kanser dan terapi radiasi,
- patologi kongenital dan diperolehi perkembangan perikardial (kehadiran sista dan diverticula di dalamnya),
- gangguan hemodinamik, sindrom edema,
- penyakit sistem endokrin dan gangguan metabolik ( obesiti jantung, gangguan metabolisme glukosa dan diabetes mellitus, hipotiroidisme ).
Seperti yang telah kita katakan, cecair dalam perikardium boleh terkumpul akibat luka tikaman di jantung, tetapi keadaan yang sama juga boleh diperhatikan selepas pembedahan pada organ, akibat komplikasi pasca operasi (keradangan).
Trauma yang aneh untuk jantung adalah infarksi miokardium, yang juga boleh berlaku dengan komplikasi keradangan dan mencetuskan peningkatan tahap cecair dalam kantung perikardium. Perkara yang sama boleh dikatakan mengenai perubahan iskemia (nekrotik) dalam miokardium jantung.
Jika anda melihat dengan teliti, anda boleh melihat banyak kebetulan dalam punca perikarditis dan hidroperikardium. Secara teori, patologi kedua adalah sejenis perikarditis tidak berjangkit, kerana kesesakan dalam perikardium dalam mana-mana menyebabkan proses patologi di dalamnya jenis keradangan.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Patogenesis
Dari biologi sekolah diketahui bahawa hati kita dilahirkan dalam "baju". Nama "baju" ini ialah perikardium, ia terdiri daripada tisu fisiologi padat dan melakukan fungsi perlindungan.
Perikardium juga dipanggil kantung perikardial, di dalamnya jantung berasa selesa dan boleh bekerja tanpa gangguan. Kantung perikardial terdiri daripada dua lapisan (helaian): visceral atau luaran dan parietal (dalaman), yang boleh beralih secara relatif antara satu sama lain.
Jantung, sebagai organ otot bergerak, sentiasa bergerak (dindingnya mengecut dan mengepam darah seperti pam). Dalam keadaan sedemikian, jika tiada perikardium di sekelilingnya, ia boleh beralih, yang akan membawa kepada kekusutan saluran dan gangguan peredaran darah.
Selain itu, perikardium melindungi jantung daripada pelebaran di bawah beban berat pada organ. Adalah dipercayai bahawa ia juga merupakan penghalang pelindung yang menghalang jangkitan daripada menembusi tisu jantung semasa keradangan organ dalaman.
Tetapi fungsi perikardium yang sama penting adalah untuk mengelakkan geseran jantung yang sangat mudah alih terhadap struktur dada yang tidak bergerak yang berdekatan. Dan supaya jantung tidak mengalami geseran terhadap perikardium itu sendiri dan organ berdekatan, terdapat sedikit cecair di antara lapisannya.
Oleh itu, sentiasa terdapat cecair dalam perikardium, tetapi biasanya jumlahnya, menurut pelbagai sumber, tidak boleh melebihi 20-80 ml. Biasanya angka ini terhad kepada 30-50 ml, dan peningkatan dalam jumlah efusi perikardial kepada 60-80 ml dianggap sebagai patologi. Tetapi jika dengan kuantiti cecair bebas yang berwarna sedikit kekuningan sedemikian, seseorang berasa sihat dan tidak mempunyai sebarang gejala yang mencurigakan, tidak ada sebab untuk bimbang.
Ia adalah perkara yang berbeza jika cecair dalam perikardium terkumpul dalam kuantiti yang sederhana dan banyak. Ia boleh menjadi 100-300 ml, atau 800-900 ml. Apabila penunjuk sangat tinggi dan mencapai 1 liter, kita bercakap tentang keadaan yang sangat mengancam nyawa yang dipanggil tamponade jantung (mampatan jantung oleh cecair terkumpul di dalam kantung perikardium).
Tetapi dari mana datangnya cecair yang berlebihan dalam perikardium? Adalah jelas bahawa ini adalah mustahil dalam konteks kesihatan mutlak. Cecair dalam perikardium sentiasa diperbaharui, diserap oleh kepingan perikardium, dan jumlahnya kekal kira-kira malar. Peningkatan jumlahnya hanya mungkin dalam dua kes:
- dalam kes gangguan metabolik dalam tisu perikardial, akibatnya penyerapan transudate berkurangan,
- penambahan eksudat radang kepada cecair bukan keradangan sedia ada.
Dalam kes pertama, kita bercakap tentang penyakit yang berkaitan dengan gangguan hemodinamik, perkembangan sindrom edematous atau hemorrhagic, proses tumor, akibatnya cecair telus terkumpul di rongga perikardium, yang mengandungi kesan sel epitelium, protein dan zarah darah. Keadaan patologi ini biasanya dipanggil hydropericardium.
Penampilan eksudat radang paling kerap dikaitkan dengan penembusan jangkitan ke dalam perikardium melalui darah dan limfa, jika sudah ada tumpuan keradangan purulen di dalam badan. Dalam kes ini, kita bercakap tentang patologi berjangkit dan radang yang dipanggil "pericarditis", yang mempunyai beberapa bentuk yang berbeza.
Tetapi keradangan dalam perikardium juga boleh menjadi tidak berjangkit. Ini diperhatikan dalam proses tumor dengan metastasis di kawasan jantung, apabila proses merebak dari tisu berdekatan (contohnya, dalam miokarditis), gangguan metabolik dalam tisu perikardium, dan trauma pada perikardium (pukulan pada kawasan jantung, luka, kecederaan tikaman).
Gejala cecair perikardial
Gambar klinikal perikarditis, di mana cecair berlebihan terkumpul dalam perikardium, mungkin berbeza-beza bergantung kepada punca dan jumlah transudat/eksudat. Perikarditis itu sendiri tidak berlaku. Ia bertindak sebagai komplikasi patologi atau kecederaan yang sudah ada di dalam badan, jadi tidak perlu bercakap tentang gejala tertentu.
Selalunya pesakit tidak mengesyaki bahawa cecair terkumpul dalam perikardiumnya, iaitu tidak memikirkan sebab sedemikian untuk kemerosotan kesihatan, mengesyaki patologi kardiovaskular, selesema dan penyakit sistem pernafasan, penyakit buah pinggang. Ia adalah dengan masalah ini bahawa mereka beralih kepada ahli terapi, tetapi kajian diagnostik menunjukkan bahawa gejala yang telah muncul sudah lewat manifestasi penyakit, iaitu komplikasi mereka.
Jadi, apakah aduan yang mungkin dibawa oleh pesakit dengan peningkatan jumlah cecair perikardial kepada doktor?
- sesak nafas semasa berehat dan semasa melakukan senaman,
- ketidakselesaan di belakang tulang dada, yang sangat jelas dirasakan apabila seseorang mencondongkan badan ke hadapan,
- sakit di kawasan jantung dengan intensiti yang berbeza-beza, dikaitkan dengan tekanan pada organ, sakit boleh memancar ke belakang, bahu, leher, lengan kiri,
- sesak di dada, rasa sebak,
- kesukaran bernafas, serangan sesak nafas, rasa kekurangan udara,
- sindrom edema, yang amat ketara pada muka, bahagian atas dan bawah,
- penurunan sistolik dan peningkatan tekanan vena, urat bengkak di leher,
- gejala takikardia, aritmia,
- batuk menyalak tidak produktif yang tidak membawa kelegaan,
- suara serak,
- peningkatan berpeluh, terutamanya terhadap latar belakang tuberkulosis,
- hati membesar dan sakit di hipokondrium kanan,
- masalah dengan laluan makanan melalui esofagus akibat mampatan oleh perikardium yang diperbesarkan,
- cegukan yang kerap akibat mampatan saraf frenik,
- kulit biru pucat akibat gangguan peredaran darah (mampatan jantung oleh efusi perikardial dan eksudat membawa kepada gangguan fungsi kontraktilnya),
- kehilangan selera makan dan penurunan berat badan yang berkaitan.
Adalah jelas bahawa pesakit mungkin mengadu tentang kemerosotan dalam keadaan umum mereka, kelemahan, sakit kepala dan sakit otot, tetapi hanya sesetengah pesakit yang mengalami gejala sedemikian. Tetapi demam, yang disebabkan oleh peningkatan suhu badan akibat keradangan, terdapat dalam kebanyakan kes mendapatkan rawatan perubatan dengan ketidakselesaan yang berkaitan dengan pengumpulan cecair dalam perikardium, terutamanya dalam kes lesi berjangkit. Aduan ini boleh dianggap sebagai tanda pertama keradangan yang tidak spesifik, yang seterusnya menyebabkan perikardium melimpah dengan cecair.
Tetapi sesak nafas, sakit jantung, turun naik nadi dan tekanan darah secara langsung boleh menunjukkan bahawa cecair dalam perikardium mengganggu kerja jantung.
Adalah penting untuk memahami bahawa perikarditis boleh bukan sahaja berjangkit atau tidak berjangkit, akut atau kronik, ia mempunyai beberapa jenis yang berbeza dalam perjalanannya dan jumlah cecair dalam perikardium.
Dalam bentuk akut, perikarditis kering (juga dikenali sebagai fibrinous) dan eksudatif mungkin berlaku. Dalam kes pertama, fibrin dari membran serous jantung memancar ke dalam rongga perikardium, yang disebabkan oleh limpahan darah. Dalam kes ini, hanya kesan cecair yang terdapat dalam perikardium. Dalam perikarditis eksudatif, cecair bebas dalam perikardium didapati dalam kuantiti yang banyak.
Efusi perikardial mungkin terdiri daripada eksudat separa cecair dalam proses keradangan dan gangguan hemodinamik, cecair berdarah (perikardium hemoragik) sekiranya berlaku luka, batuk kering atau pecah aneurisma, dan cecair bercampur nanah sekiranya berlaku lesi berjangkit.
Perikarditis eksudatif boleh bertahan lama, menjadi kronik selepas 6 bulan. Sebilangan kecil cecair dalam perikardium (80-150 ml) mungkin tidak menyebabkan gejala penyakit yang jelas, dan pesakit mungkin berfikir bahawa dia telah pulih. Tetapi selepas beberapa ketika, proses keradangan di bawah pengaruh pelbagai faktor mungkin meningkat, dan peningkatan tahap cecair dalam perikardium akan menyebabkan gejala yang tidak menyenangkan, yang juga tidak selamat sepenuhnya.
Sekiranya banyak cecair telah terkumpul di perikardium, yang mula memampatkan jantung dengan kuat, akibatnya kerjanya terganggu, kita bercakap tentang tamponade jantung. Dalam kes ini, terdapat kelonggaran bilik jantung yang tidak mencukupi, dan mereka tidak dapat menampung dengan mengepam jumlah darah yang diperlukan. Semua ini membawa kepada kemunculan gejala kegagalan jantung akut:
- kelemahan teruk, penurunan tekanan darah (rebah, kehilangan kesedaran ),
- hiperhidrosis (rembesan intensif peluh sejuk),
- tekanan yang teruk dan berat di dada,
- nadi cepat,
- sesak nafas yang teruk,
- tekanan vena yang tinggi, yang ditunjukkan oleh pembesaran vena jugular,
- keseronokan mental dan fizikal yang berlebihan,
- pernafasan cepat tetapi cetek, ketidakupayaan untuk menarik nafas panjang,
- kemunculan kebimbangan, ketakutan untuk mati.
Selepas mendengar pesakit dengan stetoskop, doktor mencatat nada jantung yang lemah dan teredam, rupa berderak dan murmur di dalam hati (diperhatikan dalam kedudukan tertentu badan pesakit), yang tipikal perikarditis, berlaku dengan atau tanpa tamponade jantung.
Cecair perikardial pada kanak-kanak
Walaupun kedengaran aneh, cecair yang berlebihan dalam perikardium boleh muncul walaupun pada bayi yang belum lahir. Pengumpulan kecil efusi perikardial, sebagai manifestasi tindak balas hiperkinetik sistem kardiovaskular, mungkin menunjukkan perkembangan anemia ringan hingga sederhana. Dalam anemia yang teruk, jumlah transudat boleh melebihi nilai normal, yang merupakan gejala yang mengancam nyawa kanak-kanak.
Tetapi cecair dalam perikardium janin juga boleh terbentuk akibat gangguan dalam perkembangan tisu ventrikel kiri jantung. Dalam kes ini, di bahagian atas jantung di sebelah ventrikel kiri, terdapat penonjolan dinding - diverticulum, yang mengganggu aliran keluar efusi perikardium (hydropericardium). Transudate terkumpul di antara lapisan perikardial dan selepas beberapa waktu boleh membawa kepada perkembangan tamponade jantung.
Patologi dalam perkembangan jantung janin dan penampilan sejumlah besar cecair di sekelilingnya boleh dikesan semasa pemeriksaan ultrasound wanita hamil.
Perikarditis pada kanak-kanak boleh didiagnosis pada awal kanak-kanak. Selalunya, penyakit ini berlaku pada latar belakang jangkitan virus sebelumnya, dengan latar belakang rematik dan penyakit meresap (biasa) pada tisu penghubung. Tetapi bentuk perikarditis yang tidak spesifik yang disebabkan oleh jangkitan kulat, mabuk badan akibat penyakit buah pinggang, kekurangan vitamin, terapi hormon, dan lain-lain juga agak mungkin. Pada bayi, patologi sering berkembang dengan latar belakang jangkitan bakteria (staphylococci, streptococci, meningococci, pneumococci dan jenis patogen lain).
Sangat sukar untuk mengenali penyakit pada bayi, terutamanya jika kita bercakap tentang bentuk kering perikarditis. Perikarditis akut sentiasa bermula dengan peningkatan suhu badan, yang bukan gejala khusus, peningkatan kadar denyutan jantung dan kesakitan, yang boleh dikenali dengan episod kebimbangan dan tangisan yang kerap pada bayi.
Kanak-kanak yang lebih tua dengan sedikit cecair dalam perikardium akan mengadu sakit dada di sebelah kiri, yang menjadi lebih kuat apabila kanak-kanak itu cuba menarik nafas panjang. Kesakitan boleh meningkat apabila menukar kedudukan badan, contohnya, apabila membongkok. Selalunya rasa sakit menjalar ke bahu kiri, jadi aduan mungkin berbunyi seperti ini.
Perikarditis eksudatif (effusive) dianggap sangat berbahaya, di mana jumlah cecair dalam perikardium cepat meningkat dan boleh mencapai tahap kritikal dengan perkembangan tamponade jantung. Pada bayi, gejala patologi boleh dipertimbangkan:
- peningkatan tekanan intrakranial,
- pengisian ketara pada urat tangan, siku dan leher, yang menjadi jelas kelihatan dan boleh dirasai, yang dikecualikan pada usia awal,
- penampilan muntah,
- kelemahan otot belakang kepala,
- fontanelle yang membonjol.
Gejala-gejala ini tidak boleh dipanggil khusus, tetapi ia penting untuk mengenali masalah kesihatan pada kanak-kanak yang belum dapat bercakap tentang gejala penyakit lain.
Tahap akut perikarditis eksudatif pada kanak-kanak yang lebih tua disertai dengan sesak nafas, sakit membosankan di kawasan jantung, dan kemerosotan keadaan umum. Semasa serangan sakit, kanak-kanak cuba duduk dan membongkok, memiringkan kepalanya ke dadanya.
Gejala berikut mungkin muncul: batuk menyalak, serak, penurunan tekanan darah, loya dengan muntah, cegukan, sakit perut. Kemunculan nadi paradoks dengan pengurangan pengisian urat di pintu masuk adalah ciri.
Jika kita bercakap tentang tamponade jantung, maka terdapat peningkatan sesak nafas, penampilan rasa kekurangan udara dan ketakutan, kulit kanak-kanak menjadi sangat pucat, peluh sejuk muncul di atasnya. Pada masa yang sama, peningkatan keterujaan psikomotor dicatatkan. Sekiranya langkah segera tidak diambil, kanak-kanak itu mungkin mati akibat kegagalan jantung akut.
Perikarditis eksudatif kronik mana-mana etiologi pada kanak-kanak dicirikan oleh kemerosotan dalam keadaan umum dan kelemahan yang berterusan. Kanak-kanak cepat letih, mengalami sesak nafas dan ketidakselesaan di dada, terutamanya apabila bergerak, bersenam, bersukan.
Komplikasi dan akibatnya
Kesesakan dalam kantung perikardial dan proses keradangan di dalamnya, disertai dengan peningkatan jumlah cecair dalam perikardium, tidak boleh berlalu tanpa jejak, hanya muncul dalam kemerosotan keadaan umum pesakit, rupa sesak nafas dan sakit di belakang sternum.
Pertama, peningkatan dalam jumlah, cecair semakin menekan pada jantung, menjadikannya sukar untuk berfungsi. Dan kerana jantung adalah organ yang bertanggungjawab untuk bekalan darah ke seluruh badan, kegagalan dalam kerjanya penuh dengan gangguan peredaran darah. Darah, seterusnya, dianggap sebagai sumber utama pemakanan untuk sel, ia juga membekalkan mereka dengan oksigen. Peredaran darah terganggu, dan pelbagai organ manusia mula mengalami kelaparan, fungsinya terganggu, yang memerlukan kemunculan gejala lain, contohnya, manifestasi mabuk, dengan ketara mengurangkan kualiti hidup seseorang.
Kedua, pengumpulan exudate radang penuh dengan perkembangan proses pelekat cicatricial. Dalam kes ini, bukan perikardium itu sendiri yang mungkin menderita disebabkan oleh pertumbuhan berlebihan tisu berserabut dan pemadatan kepingannya oleh pengumpulan kalsium, tetapi jantung, yang tidak dapat memberikan pengisian yang mencukupi bagi bilik dengan darah semasa diastole. Akibatnya, perkembangan kesesakan vena, menyebabkan peningkatan risiko pembentukan trombus.
Proses keradangan juga boleh merebak ke miokardium, menyebabkan perubahan degeneratif di dalamnya. Patologi ini dipanggil myopericarditis. Penyebaran proses pelekat penuh dengan gabungan jantung dengan organ berdekatan, termasuk tisu esofagus, paru-paru, dada dan tulang belakang.
Stagnasi cecair dalam perikardium, terutamanya dengan sejumlah besar darah, boleh menyebabkan mabuk badan dengan produk pembusukannya, akibatnya pelbagai organ menderita lagi, dan pertama sekali organ perkumuhan (buah pinggang).
Tetapi keadaan yang paling berbahaya dalam eksudatif dan hidroperikarditis dengan peningkatan pesat dalam jumlah cecair dalam perikardium adalah keadaan tamponade jantung, yang, jika tiada rawatan berkesan yang mendesak, membawa kepada kematian pesakit.
Diagnostik cecair perikardial
Cecair perikardial tidak dianggap sebagai keadaan patologi jika jumlahnya tidak melebihi norma yang diterima umum. Tetapi sebaik sahaja jumlah efusi menjadi begitu besar sehingga ia mula menyebabkan gejala kegagalan jantung dan organ berdekatan lain, anda tidak boleh berlengah.
Oleh kerana gejala perikarditis boleh menyerupai pelbagai penyakit, pesakit mendapatkan nasihat daripada pengamal am, yang, selepas pemeriksaan fizikal, anamnesis, dan mendengar pesakit, menghantarnya berjumpa pakar kardiologi. Gejala-gejala yang akan dinamakan oleh pesakit akan mengatakan sedikit tentang punca sebenar penyakit itu, tetapi mereka boleh mendorong doktor ke arah yang betul, kerana kebanyakannya masih menunjukkan masalah jantung.
Mengetik dan mendengar hati akan membantu mengesahkan tekaan. Mengetik akan menunjukkan peningkatan dalam sempadan jantung, dan mendengar akan menunjukkan degupan jantung yang lemah dan tersekat, yang menunjukkan pergerakan terhad struktur jantung disebabkan oleh pemampatannya.
Menjalankan ujian makmal darah dan air kencing akan membantu menilai sifat masalah kesihatan yang sedia ada, menentukan punca dan jenis perikarditis, dan menilai keamatan keradangan. Untuk tujuan ini, ujian berikut ditetapkan: ujian darah klinikal dan imunologi, biokimia darah, analisis air kencing am.
Tetapi pemeriksaan fizikal dengan pendengaran, mahupun ujian makmal tidak memungkinkan untuk membuat diagnosis yang tepat, kerana mereka tidak membenarkan untuk menilai kehadiran cecair dalam perikardium dan jumlahnya, serta untuk menentukan apa sebenarnya yang berkaitan dengan gangguan jantung. Masalah ini diselesaikan dengan diagnostik instrumental, banyak kaedah yang membolehkan untuk menilai keadaan dalam butiran terkecil.
Kaedah utama yang membolehkan menentukan bukan sahaja kehadiran cecair dalam perikardium, tetapi juga tahapnya, dianggap sebagai echocardiogram (EchoCG). Kajian sedemikian membolehkan mengenal pasti walaupun jumlah minimum transudate (dari 15 ml), menjelaskan perubahan dalam aktiviti motor struktur jantung, penebalan lapisan perikardium, perekatan di kawasan jantung dan gabungannya dengan organ lain.
Penentuan jumlah cecair dalam perikardium oleh ekokardiografi
Biasanya, helaian perikardial tidak bersentuhan antara satu sama lain. Perbezaan mereka hendaklah tidak lebih daripada 5 mm. Jika EchoCG menunjukkan perbezaan sehingga 10 mm, kita bercakap tentang peringkat awal perikarditis, dari 10 hingga 20 mm - peringkat sederhana, lebih 20 - teruk.
Apabila menentukan ciri kuantitatif cecair dalam perikardium, isipadu yang tidak ketara dikatakan kurang daripada 100 ml, sehingga setengah liter dianggap sederhana, dan lebih daripada 0.5 l dianggap besar. Dalam kes pengumpulan eksudat yang besar, tusukan perikardial adalah wajib, yang dijalankan di bawah kawalan ekokardiografi. Sebahagian daripada cecair yang dipam dikeluarkan untuk pemeriksaan mikrobiologi dan sitologi, yang membantu menentukan sifatnya (transudat mempunyai ketumpatan yang lebih rendah dan kandungan protein yang tidak penting), kehadiran agen berjangkit, nanah, darah, sel malignan.
Jika cecair dalam perikardium dikesan dalam janin, tusukan dilakukan tanpa menunggu anak itu dilahirkan. Prosedur kompleks ini mesti dilakukan dengan ketat di bawah kawalan ultrasound, kerana terdapat risiko kecederaan yang tinggi kepada ibu atau anak dalam kandungannya. Walau bagaimanapun, terdapat kes apabila cecair dalam rongga perikardial hilang secara spontan, dan tusukan tidak diperlukan.
Elektrokardiogram (ECG) juga boleh memberikan beberapa maklumat tentang patologi, kerana perikarditis eksudatif dan kronik mengurangkan aktiviti elektrik miokardium. Fonokardiografi boleh memberikan maklumat tentang bunyi jantung yang tidak berkaitan dengan kerjanya, dan ayunan frekuensi tinggi yang menunjukkan pengumpulan cecair dalam perikardium.
Perikarditis eksudatif dan hidroperikardium dengan isipadu cecair lebih daripada 250 ml ditentukan pada radiograf dengan peningkatan saiz dan perubahan dalam siluet jantung, definisi bayangan yang tidak jelas. Perubahan dalam perikardium boleh dilihat semasa ultrasound, tomografi berkomputer atau pengimejan resonans magnetik dada.
Diagnosis pembezaan
Oleh kerana cecair perikardial tidak muncul secara kebetulan dan penampilannya dikaitkan dengan patologi tertentu, peranan besar diberikan kepada diagnostik pembezaan, yang membolehkan mengenal pasti punca efusi perikardial yang sengit. Perikarditis akut dalam gejalanya boleh menyerupai infarksi miokardium akut atau miokarditis akut. Adalah sangat penting untuk membezakan patologi ini antara satu sama lain supaya rawatan yang ditetapkan mengikut diagnosis adalah berkesan.
 [ 39 ]
[ 39 ]
Rawatan cecair perikardial
Seperti yang kita sedia maklum, sentiasa ada cecair dalam perikardium, dan sedikit peningkatan dalam tahapnya tidak mungkin menjejaskan kesihatan pesakit. Doktor mungkin menemui perubahan sedemikian secara kebetulan, selepas itu dia akan mahu memerhati pesakit untuk beberapa lama. Sekiranya jumlah cecair meningkat, tetapi tetap tidak ketara, adalah perlu untuk mengetahui punca yang membawa kepada pengumpulan efusi. Rawatan terutamanya akan ditujukan untuk menyahaktifkan faktor yang menyebabkan penghidratan patologi.
Di mana pesakit akan dirawat bergantung kepada keparahan patologi. Perikarditis akut disyorkan untuk dirawat dalam keadaan hospital. Ini sepatutnya membantu mengelakkan tamponade jantung. Bentuk patologi ringan dengan jumlah transudat atau eksudat yang sederhana dirawat secara pesakit luar.
Oleh kerana perikarditis adalah proses keradangan, untuk mengurangkan rembesan eksudat, perlu terlebih dahulu menghentikan keradangan. Dalam kebanyakan kes, ini boleh dilakukan dengan bantuan ubat anti-radang bukan hormon (NSAIDs). Antaranya, ubat yang paling popular ialah Ibuprofen, yang membantu melegakan demam dan keradangan, mempunyai kesan positif terhadap aliran darah dan diterima dengan baik oleh kebanyakan pesakit.
Jika punca pengumpulan cecair dalam perikardium adalah iskemia jantung, rawatan dengan Diclofenac, Aspirin dan ubat lain berdasarkan asid acetylsalicylic, yang mengurangkan kelikatan darah, akan menjadi lebih berkesan. Penggunaan Indomethacin juga boleh diterima, tetapi ubat ini boleh menyebabkan pelbagai kesan sampingan dan komplikasi, jadi ia hanya boleh digunakan dalam kes yang melampau.
Jika mengambil NSAID tidak memberikan hasil yang diingini atau mustahil atas sebab tertentu, terapi anti-radang dijalankan menggunakan ubat steroid (paling kerap Prednisolone).
Perikarditis, apabila cecair meningkat, disertai oleh sindrom kesakitan, yang lega dengan bantuan analgesik konvensional (Analgin, Tempalgin, Ketanov, dll.). Untuk memerangi sindrom edema, diuretik digunakan (paling kerap Furosemide). Tetapi untuk mengekalkan keseimbangan vitamin-mineral, diuretik ditambah dengan persediaan kalium (contohnya, Asparkam) dan vitamin.
Bersama-sama dengan menyelesaikan masalah keradangan dan cecair dalam perikardium, penyakit yang mendasari dirawat. Jika ia adalah jangkitan, maka terapi antibiotik sistemik adalah wajib. Antibiotik penisilin dan cephalosporin ditetapkan; dalam jangkitan purulen yang teruk, keutamaan diberikan kepada fluoroquinolones. Oleh kerana rintangan banyak strain patogen terhadap tindakan antibiotik konvensional, jenis baru ubat antimikrobial semakin digunakan dalam terapi, yang kebanyakan bakteria sensitif (salah satu ubat ini ialah Vancomycin).
Sebaik-baiknya, selepas tusukan perikardial, ujian cecair perlu dilakukan untuk menentukan jenis patogen dan ketahanannya terhadap antibiotik yang ditetapkan.
Sekiranya perikarditis eksudatif berkembang dengan latar belakang batuk kering, ubat anti-tuberkulosis khas ditetapkan. Dalam kes proses tumor, sitostatik akan berkesan. Walau apa pun, antihistamin akan membantu mengurangkan bengkak dan keradangan, kerana walaupun tindak balas badan terhadap faktor berjangkit dianggap alah.
Dalam perikarditis akut, rehat tidur yang ketat dan makanan ringan ditunjukkan. Sekiranya penyakit itu mempunyai kursus kronik, had aktiviti fizikal dan diet ditetapkan semasa keterukannya.
Dalam kes generalisasi proses keradangan, hemodialisis ditunjukkan. Dalam kes jumlah cecair yang besar dalam perikardium, tusukannya (paracentesis) dilakukan, yang merupakan satu-satunya cara pemindahan cecair yang berlebihan tanpa pembedahan yang selamat. Tusukan boleh ditetapkan untuk tamponade jantung, bentuk perikarditis purulen, dan juga dalam kes jika 2-3 minggu rawatan konservatif tidak membawa kepada pengurangan cecair antara lapisan perikardium. Sekiranya nanah dikesan dalam eksudat, saliran rongga perikardial dilakukan dengan pengenalan antibiotik ke dalamnya.
Dalam sesetengah kes, tusukan perlu dilakukan lebih daripada sekali. Sekiranya keradangan tidak dapat dihentikan dan cecair dalam perikardium terus terkumpul walaupun beberapa tusukan, rawatan pembedahan ditetapkan - pericardiectomy.
Rawatan fisioterapi untuk perikarditis dengan efusi tidak dilakukan, kerana ia hanya boleh memburukkan keadaan. Semasa tempoh pemulihan, terapi senaman dan urutan terapeutik adalah mungkin.
Semasa keseluruhan rawatan bentuk patologi akut, pesakit mesti berada di bawah pengawasan kakitangan perubatan. Tekanan arteri dan venanya diukur dengan kerap, dan penunjuk kadar denyutan jantung (nadi) dipantau. Dalam perjalanan kronik penyakit ini, pesakit disyorkan untuk mempunyai peranti sendiri untuk mengukur tekanan darah dan nadi, yang akan membolehkannya memantau keadaannya secara bebas.
Ubat untuk perikarditis
Rawatan hidroperikardium, apabila cecair tidak radang terkumpul di perikardium, selalunya tidak memerlukan rawatan khas. Ia cukup untuk menghapuskan faktor yang memprovokasi, dan jumlah cecair kembali normal. Kadang-kadang penyakit itu hilang secara spontan tanpa rawatan. Dalam kes lain, dekongestan (Spironolactone, Furosemide, dll.) membantu.
Furosemide
Diuretik bertindak pantas, sering ditetapkan untuk sindrom edema yang berkaitan dengan patologi kardiovaskular. Tidak memberi tekanan pada buah pinggang, yang membolehkan ia digunakan walaupun dalam kegagalan buah pinggang. Sebagai tambahan kepada kesan diuretik, ia menggalakkan pengembangan saluran darah periferal, yang memungkinkan bukan sahaja untuk melegakan edema, tetapi juga untuk mengurangkan tekanan darah tinggi.
Ubat ini boleh ditetapkan dalam bentuk tablet (40 mg pada waktu pagi setiap hari atau setiap hari) dan suntikan. Dos harian maksimum ubat yang dibenarkan dalam tablet ialah 320 mg. Dalam kes ini, lebih baik mengambil ubat dua kali sehari. Selang antara mengambil tablet hendaklah 6 jam.
Larutan furosemide boleh disuntik secara intramuskular atau intravena (sebagai infusi perlahan). Amalan ini digunakan dalam kes edema yang teruk dan risiko tamponade jantung. Sebaik sahaja edema berkurangan, ubat itu diambil secara lisan. Sekarang ubat itu diberikan sekali setiap 2-3 hari. Dos harian ubat untuk suntikan boleh berkisar antara 20 hingga 120 mg. Kekerapan pentadbiran adalah 1-2 kali sehari.
Terapi suntikan dengan ubat itu dijalankan tidak lebih daripada 10 hari, selepas itu pesakit diberi tablet sehingga keadaan stabil.
Walaupun fakta bahawa kehamilan dianggap sebagai salah satu faktor risiko untuk perkembangan hidroperikarditis, doktor tidak mengesyorkan menggunakan ubat pada separuh pertama kehamilan. Hakikatnya ialah diuretik membantu mengeluarkan kalium, natrium, klorin dan elektrolit lain yang diperlukan untuk badan dari badan, yang boleh menjejaskan perkembangan janin secara negatif, pembentukan sistem utama yang berlaku tepat dalam tempoh ini.
Ia juga dilarang menggunakan ubat dalam kes kekurangan kalium dalam badan (hipokalemia), koma hepatik, tahap kritikal kegagalan buah pinggang, halangan saluran kencing (stenosis, urolithiasis, dll.).
Mengambil ubat boleh menyebabkan gejala yang tidak menyenangkan berikut: loya, cirit-birit, penurunan tekanan darah, kehilangan pendengaran sementara, keradangan tisu penghubung buah pinggang. Kehilangan cecair akan mengakibatkan rasa dahaga, pening, lemah otot, kemurungan.
Kesan diuretik mungkin disertai dengan perubahan berikut dalam badan: penurunan paras kalium, peningkatan kandungan urea dalam darah (hiperurisemia), peningkatan paras glukosa darah (hiperglisemia), dsb.
Jika kita bercakap tentang proses keradangan dalam perikardium, akibatnya sejumlah besar eksudat terkumpul di antara lapisan kantung amniotik, terapi dekongestan dan antihistamin ditambah dengan terapi anti-radang (mengambil NSAID atau kortikosteroid).
Ibuprofen
Ubat anti-radang dan antirheumatik bukan steroid yang membantu mengurangkan demam dan demam (suhu lebih rendah), mengurangkan bengkak dan keradangan, dan melegakan kesakitan ringan hingga sederhana. Kadangkala kesan ini cukup untuk merawat perikarditis tidak berjangkit.
Ubat ini boleh didapati dalam bentuk tablet bersalut dan kapsul yang bertujuan untuk pentadbiran lisan. Ubat harus diambil selepas makan untuk mengurangkan kesan merengsa NSAID pada mukosa gastrik.
Dadah Ibuprofen ditetapkan dalam jumlah 1-3 tablet setiap dos. Kekerapan mengambil ubat ditentukan oleh doktor dan biasanya 3-5 kali sehari. Bagi kanak-kanak di bawah umur 12 tahun, dos dikira sebagai 20 mg untuk setiap kilogram berat kanak-kanak. Dos dibahagikan kepada 3-4 bahagian yang sama dan diambil pada siang hari.
Dos harian maksimum ubat untuk orang dewasa ialah 8 tablet 300 mg, untuk kanak-kanak berumur lebih dari 12 tahun - 3 tablet.
Kontraindikasi terhadap penggunaan ubat adalah: sensitiviti individu terhadap ubat atau komponennya, peringkat akut lesi saluran gastrousus ulseratif, penyakit saraf optik dan beberapa gangguan penglihatan, asma aspirin, sirosis hati. Ubat ini tidak ditetapkan untuk kegagalan jantung yang teruk, tekanan darah tinggi yang berterusan, hemofilia, pembekuan darah yang lemah, leukopenia, diatesis hemoragik, gangguan pendengaran, gangguan vestibular, dll.
Kanak-kanak dibenarkan mengambil tablet dari umur 6 tahun, wanita hamil - sehingga trimester kehamilan ketiga. Kemungkinan menggunakan ubat semasa menyusu dibincangkan dengan doktor.
Berhati-hati harus dilakukan dalam kes tahap bilirubin yang tinggi, kegagalan hati dan buah pinggang, penyakit darah yang tidak diketahui asalnya, dan patologi radang sistem pencernaan.
Ubat ini diterima dengan baik oleh kebanyakan pesakit. Kesan sampingan jarang berlaku. Mereka biasanya nyata sebagai loya, muntah, pedih ulu hati, ketidakselesaan di kawasan epigastrik, gejala dispeptik, sakit kepala dan pening. Terdapat juga laporan tindak balas alahan yang jarang berlaku, terutamanya terhadap latar belakang intoleransi terhadap NSAID dan asid acetylsalicylic.
Lebih kurang kerap (dalam kes terpencil) terdapat penurunan pendengaran, penampilan tinnitus, bengkak, peningkatan tekanan darah (biasanya pada pesakit hipertensi arteri), gangguan tidur, hiperhidrosis, bengkak, dll.
Antara kortikosteroid, Prednisolone paling kerap digunakan dalam rawatan perikarditis.
Prednisolone
Ubat hormon anti-radang yang pada masa yang sama mempunyai kesan antihistamin, antitoksik dan imunosupresif, yang menyumbang kepada pengurangan pesat dalam keamatan gejala dan kesakitan keradangan. Menggalakkan peningkatan paras glukosa darah dan pengeluaran insulin, merangsang penukaran glukosa kepada tenaga.
Ubat untuk pelbagai penyakit yang menyebabkan pembentukan sejumlah besar cecair dalam perikardium boleh ditetapkan untuk pentadbiran lisan, serta untuk suntikan (intramuskular, intravena, suntikan intra-artikular).
Dos ubat yang berkesan ditentukan oleh doktor bergantung kepada keparahan patologi. Dos harian untuk orang dewasa biasanya tidak melebihi 60 mg, untuk kanak-kanak berumur lebih dari 12 tahun - 50 mg, untuk bayi - 25 mg. Dalam keadaan kecemasan yang teruk, dos ini mungkin lebih tinggi sedikit, ubat ini diberikan secara intravena secara perlahan atau melalui infusi (kurang kerap intramuskular).
Biasanya, 30 hingga 60 mg prednisolon diberikan pada satu masa. Jika perlu, prosedur diulang selepas setengah jam. Dos untuk pentadbiran intra-artikular bergantung pada saiz sendi.
Ubat ini bertujuan untuk rawatan pesakit berumur lebih dari 6 tahun. Ubat ini tidak ditetapkan untuk hipersensitiviti kepadanya, penyakit berjangkit dan parasit, termasuk tahap aktif tuberkulosis dan jangkitan HIV, beberapa penyakit gastrousus, hipertensi arteri, CHF decompensated atau diabetes mellitus, gangguan pengeluaran hormon tiroid, penyakit Itsenko-Cushing. Pentadbiran dadah berbahaya dalam patologi hati dan buah pinggang yang teruk, osteoporosis, penyakit sistem otot dengan penurunan nada otot, penyakit mental aktif, obesiti, poliomielitis, epilepsi, patologi penglihatan degeneratif (katarak, glaukoma).
Ubat ini tidak digunakan dalam tempoh selepas vaksinasi. Rawatan dengan prednisolone dibenarkan 2 minggu selepas vaksinasi. Jika vaksin diperlukan kemudiannya, ini boleh dilakukan hanya 8 minggu selepas tamat rawatan dengan kortikosteroid.
Infarksi miokardium baru-baru ini juga merupakan kontraindikasi kepada ubat.
Bagi kesan sampingan, ia berlaku terutamanya dengan rawatan jangka panjang dengan ubat tersebut. Tetapi doktor biasanya cuba memendekkan kursus rawatan sebanyak mungkin sehingga pelbagai komplikasi timbul.
Hakikatnya ialah prednisolone mampu membasuh kalsium daripada tulang dan menghalang penyerapannya, dan sebagai akibatnya, perkembangan osteoporosis. Pada zaman kanak-kanak, ini boleh menampakkan dirinya sebagai terencat pertumbuhan dan kelemahan tulang. Juga, dengan penggunaan yang berpanjangan, kelemahan otot, pelbagai gangguan sistem kardiovaskular, peningkatan tekanan intraokular, kerosakan pada saraf optik, kekurangan korteks adrenal, dan boleh menyebabkan sawan boleh diperhatikan. Steroid merangsang pengeluaran asid hidroklorik, akibatnya keasidan perut boleh meningkat dengan penampilan keradangan dan ulser pada membran mukus.
Apabila diberikan secara parenteral, larutan prednisolon tidak boleh dicampurkan dalam picagari yang sama dengan ubat lain.
Jika perikarditis bersifat berjangkit, atau lebih tepat lagi, jika ia disebabkan oleh jangkitan bakteria, antibiotik yang berkesan ditetapkan.
Vancomycin
Salah satu ubat inovatif dari kumpulan antibiotik baru - glikopeptida. Keanehannya ialah ketiadaan rintangan terhadap ubat dalam sebahagian besar bakteria gram-positif, yang memungkinkan untuk menggunakannya sekiranya rintangan patogen terhadap penisilin dan cephalosporin, yang biasanya ditetapkan untuk perikarditis bakteria.
Vancomycin dalam bentuk lyophilisate, yang kemudiannya dicairkan kepada kepekatan yang diperlukan dengan garam atau larutan glukosa lima peratus, ditadbir terutamanya dengan titisan. Pentadbiran perlahan selama sejam adalah disyorkan. Kepekatan larutan biasanya dikira sebagai 5 mg setiap mililiter, tetapi kerana disyorkan untuk mengehadkan kemasukan cecair ke dalam badan sekiranya terdapat sindrom edema dan sejumlah besar eksudat dalam perikardium, kepekatan larutan boleh digandakan. Dalam kes ini, kadar pentadbiran ubat kekal malar (10 mg seminit).
Dadah, bergantung kepada dos (0.5 atau 1 g), diberikan setiap 6 atau 12 jam. Dos harian tidak boleh melebihi 2 g.
Bagi kanak-kanak di bawah 1 minggu, ubat ini boleh diberikan pada dos awal 15 mg per kilogram berat, kemudian dos dikurangkan kepada 10 mg per kg dan diberikan setiap 12 jam. Bagi kanak-kanak di bawah satu bulan, dos tidak berubah, tetapi selang antara pentadbiran dikurangkan kepada 8 jam.
Bagi kanak-kanak yang lebih tua, ubat ini diberikan setiap 6 jam pada dos 10 mg setiap kg. Kepekatan maksimum larutan ialah 5 mg/ml.
"Vancomycin" tidak bertujuan untuk pentadbiran lisan. Ia tidak dilepaskan dalam bentuk sedemikian kerana penyerapan yang lemah dalam saluran gastrousus. Tetapi jika perlu, ubat itu diberikan secara lisan, mencairkan lyophilisate dari botol dengan 30 gram air.
Dalam bentuk ini, ubat itu diambil 3-4 kali sehari. Dos harian tidak boleh melebihi 2 gram. Satu dos untuk kanak-kanak dikira sebagai 40 mg setiap kilogram berat kanak-kanak. Kursus rawatan untuk kanak-kanak dan orang dewasa tidak melebihi 10 hari, tetapi tidak kurang dari seminggu.
Ubat ini mempunyai sedikit kontraindikasi. Ia tidak ditetapkan untuk sensitiviti individu terhadap antibiotik dan pada trimester pertama kehamilan. Bermula dari bulan ke-4 kehamilan, ubat itu ditetapkan mengikut petunjuk yang ketat. Penyusuan susu ibu harus dihentikan semasa rawatan dengan Vancomycin.
Apabila ubat diberikan perlahan-lahan selama sejam, kesan sampingan biasanya tidak berkembang. Pentadbiran ubat yang cepat penuh dengan perkembangan keadaan berbahaya: kegagalan jantung, tindak balas anafilaksis, keruntuhan. Kadang-kadang terdapat tindak balas dari saluran gastrousus, tinnitus, kehilangan pendengaran sementara atau tidak dapat dipulihkan, pengsan, paresthesia, perubahan dalam komposisi darah, kekejangan otot, menggigil, dll. Kemunculan gejala yang tidak diingini dikaitkan dengan rawatan jangka panjang atau pentadbiran dos ubat yang besar.
Pilihan ubat untuk pengumpulan cecair dalam perikardium adalah sepenuhnya dalam kecekapan doktor dan bergantung kepada punca dan sifat patologi yang menyebabkan gangguan sedemikian, keterukan penyakit, dan patologi bersamaan.
Pemulihan rakyat
Harus dikatakan bahawa pilihan resipi rakyat yang berkesan untuk perikarditis tidak begitu hebat. Telah lama terbukti bahawa mustahil untuk menyembuhkan patologi jantung dengan herba dan mantra sahaja, terutamanya apabila ia berkaitan dengan sifat berjangkit penyakit ini. Tetapi ubat-ubatan rakyat boleh membantu menangani edema dan keradangan.
Resipi perikarditis yang paling popular dianggap sebagai infusi jarum pain muda, yang dikreditkan dengan kesan sedatif dan antimikrobial. Resipi ini berkesan melegakan keradangan dalam perikardium dan dengan itu mengurangkan jumlah cecair di dalamnya. Ini adalah ubat yang sangat baik untuk rawatan keradangan etiologi virus. Penggunaannya juga dibenarkan untuk perikarditis eksudatif bakteria, tetapi hanya sebagai tambahan kepada rawatan antibiotik.
Untuk penyerapan, ambil 5 sudu besar jarum yang dihancurkan dari mana-mana pokok konifer, tuangkan ½ liter air mendidih ke atasnya dan biarkan api perlahan selama 10 minit. Keluarkan campuran dari api dan letakkan di tempat yang hangat selama 8 jam. Selepas menapis "ubat", ambil selepas makan, 100 g 4 kali sehari. Ia memberi tubuh kekuatan untuk melawan penyakit itu sendiri.
Anda boleh cuba membuat tincture kacang. 15 kacang walnut yang dihancurkan dituangkan dengan sebotol (0.5 l) vodka dan diselitkan selama 2 minggu. Berwarna siap diambil 1 sudu pencuci mulut (1.5 sudu teh) selepas sarapan pagi dan makan malam. Berwarna hendaklah dicairkan dalam 1 gelas air sebelum digunakan.
Infusi herba yang termasuk herba dengan kesan diuretik, sedatif, anti-radang dan pengukuhan adalah baik untuk melegakan simptom penyakit. Sebagai contoh, koleksi bunga linden, hawthorn dan calendula, biji dill, jerami oat. Tuangkan segelas air mendidih ke atas satu sudu teh infusi dan biarkan di tempat yang hangat selama 3 jam. Minum ubat yang telah siap pada siang hari, bahagikannya kepada 4 dos. Ambil infusi setengah jam sebelum makan.
Atau koleksi lain, termasuk bunga hawthorn dan chamomile, serta rumput motherwort dan immortelle. Ambil 1.5 sudu besar koleksi, tuangkan 1.5 cawan air mendidih ke atasnya dan biarkan di tempat yang hangat selama 7-8 jam. Ambil infusi tegang setengah gelas tiga kali sehari sejam selepas makan.
Rawatan herba untuk patologi berbahaya dan teruk seperti keradangan perikardium atau membran jantung tidak boleh dianggap sebagai kaedah rawatan utama, terutamanya dalam peringkat akut penyakit ini. Resipi ubat tradisional disyorkan untuk digunakan apabila gejala utama penyakit telah agak reda. Mereka juga akan membantu mencegah penyakit jantung dan menguatkan sistem imun.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ]
Homeopati
Nampaknya jika rawatan rakyat untuk perikarditis, yang mana gejala ciri adalah cecair dalam perikardium dalam jumlah 100 ml dan lebih, tidak begitu berkesan, bolehkah homeopati mengubah keadaan, kerana persediaannya juga mengandungi hanya komponen semula jadi yang tidak dianggap sebagai ubat kuat? Tetapi sesetengah doktor homeopati mendakwa bahawa perikarditis boleh disembuhkan dengan ubat homeopati. Benar, rawatan sedemikian akan menjadi jangka panjang dan mahal dari segi kewangan, kerana preskripsi akan merangkumi beberapa ubat homeopati yang jauh dari murah sekaligus.
Pada permulaan penyakit, dengan peningkatan suhu badan dan demam, ubat Aconite ditetapkan. Ia ditunjukkan untuk kesakitan yang meningkat dengan penyedutan dan pergerakan, menghalang pesakit daripada berehat pada waktu malam. Batuk kering juga mungkin ada. Selalunya, penggunaan Aconite sahaja menghilangkan gejala perikarditis, tetapi kadangkala rawatan mesti diteruskan.
Bryonia ditetapkan apabila perikarditis kering berubah menjadi eksudatif. Ia ditunjukkan untuk dahaga yang teruk, sakit teruk di jantung, batuk paroksismal yang menyalak, dan ketidakupayaan untuk bernafas dalam-dalam.
Kali carbonicum ditetapkan apabila Aconite dan Bryonia tidak berkesan atau apabila mendapatkan nasihat perubatan ditangguhkan, apabila pesakit diatasi oleh sakit jantung, ketakutan kematian muncul, nadi menjadi lemah dan tidak teratur, dan distensi abdomen diperhatikan.
Sekiranya cecair dalam perikardium terkumpul dengan perlahan, keutamaan diberikan kepada ubat Apis, yang berkesan untuk sakit jantung akut yang menjadi lebih kuat dalam kehangatan, kencing yang sedikit, dan kurang dahaga.
Apabila sejumlah eksudat terkumpul di rongga perikardium, jumlahnya tidak berkurangan selama beberapa hari, tetapi hampir tidak ada rasa sakit atau suhu, ubat Cantharis ditunjukkan. Untuk itu, bagi ubat sebelumnya, kencing yang sedikit adalah ciri.
Cantharis tidak boleh diambil sekiranya sakit jantung yang teruk atau takikardia.
Sekiranya rawatan tidak memberikan hasil yang diingini dan penyakit itu terus berkembang, ubat yang lebih kuat ditetapkan: Colchicum, album Arsenicum, Sulphur, Natrium myriaticum, Lycopodium, Tuberculinum. Ubat-ubatan ini membantu membersihkan badan dari toksin, menggerakkan daya dalamannya, memungkinkan untuk mengurangkan kesan kecenderungan keturunan, dan mencegah kambuh penyakit.
Untuk rawatan perikarditis kronik, doktor homeopati mungkin mencadangkan ubat seperti Rhus toxicodendron, Ranucula bulbosa, Asterias tuberose, Calcium fluoricum, Silicea, Aurum.
Pelan rawatan yang menunjukkan ubat yang berkesan dan dosnya dibangunkan oleh doktor homeopati secara individu, berdasarkan simptom penyakit dan ciri perlembagaan pesakit.
Pencegahan
Pencegahan perikarditis terdiri daripada mencegah patologi yang boleh menjadi rumit oleh pengumpulan cecair eksudat atau bukan keradangan dalam perikardium. Ini terutamanya melibatkan pengukuhan sistem imun, rawatan yang tepat pada masanya dan lengkap terhadap patologi virus, bakteria, kulat dan parasit, gaya hidup sihat yang aktif yang menggalakkan normalisasi metabolisme dalam tisu badan, dan pemakanan seimbang yang betul.
Cecair dalam perikardium boleh terbentuk atas pelbagai sebab. Sebahagian daripada mereka boleh dicegah, yang lain di luar kawalan kita. Tetapi dalam apa jua keadaan, langkah pencegahan yang diterangkan di atas akan membantu mengekalkan kesihatan untuk masa yang lama, dan jika tidak mungkin untuk mengelakkan perkembangan perikarditis (contohnya, dalam kes patologi traumatik atau komplikasi pasca operasi), rawatan penyakit dengan imuniti yang kuat akan berjalan lebih cepat dan lebih mudah, dan kebarangkalian kambuh akan sangat rendah.
Ramalan
Jika kita bercakap tentang hydropericardium, prognosis penyakit ini secara amnya menguntungkan. Ia sangat jarang membawa kepada tamponade jantung, kecuali dalam kes lanjut, jika cecair dalam perikardium telah terkumpul dalam kuantiti kritikal.
Bagi jenis perikarditis lain, semuanya bergantung kepada punca patologi dan ketepatan masa rawatan. Kebarangkalian hasil yang membawa maut adalah tinggi hanya dengan tamponade jantung. Tetapi jika tiada rawatan yang betul, perikarditis eksudatif akut mengancam untuk berubah menjadi bentuk kronik atau konstriktif, di mana mobiliti struktur jantung terjejas.
Sekiranya keradangan merebak dari perikardium ke miokardium, terdapat risiko tinggi untuk mengalami fibrilasi atrium dan takikardia.

